CONEXIUNI MEDICALE
Cuprins
COLECTIV ŞTIINŢIFIC
Acad. Prof. Univ. as. Dr. Virgil
Enătescu
Primul anunţ Zilele Medicale Sătmărene 9-10 octombrie 2008
2
Prof. Univ. Gavrilă Ardelean
Discuţii pe marginea unor afecţiuni mezenchimale patogenetic înrudite:
Conf. Univ. Dr. Ilie Constantin
As. Univ. Dr. Anca Ciurea
eritemul exudativ multiform, ectodermoza pluriorificială Stevens
As. Univ. Dr. Virgil Radu Enătescu
Johnson, epidermoliza toxică buloasă Lyell, Autor: dr. Bauer Adalbert,
medic primar pediatru, doctor în medicină, SCM Caritas Medica
3
REDACTOR ŞEF
dr. Bumbuluţ Călin
Complicaţiile adenoiditelor cronice, Autori: dr. Cornean-Santa Corina
email: bumbulutcalin@yahoo.com
medic primar O.R.L., doctor în medicină, student Cornean Corina Iulia
7
SECRETAR DE REDACŢIE
Noţiuni preliminare de selecţie şi tratament a bolnavilor cu hepatită
dr. Andó Ottó
cronică virusală C, Autor: Dr Brândeu Ioan, medic primar gastroenterolog,
COLECTIV DE REDACŢIE
Spitalul Judeţean Satu Mare
10
Dr. Bauer Adalbert
Oameni de seamă ai lumii medicale româneşti. Profesor dr. docent Ion
Dr. Bidilean Nicolae
Mureşan, Autor: dr. Bumbuluţ Călin, medic primar medicina familiei,
Dr Brândeu Ioan
dr. Blaga Vasile
instructor formator în medicina familiei, CMI
14
Dr. Cornean-Santa Corina
Dificultăţi de diagnostic în apendicita acută la copil, Autor: dr. Bauer Adalbert,
Dr. Enătescu Virgil
medic primar pediatru, doctor în medicină, SCM Caritas Medica
15
dr Fanea Dumitru
dr. Grosz Gyula
Informatizarea cabinetului medical. Importanţa folosirii calculatorului
dr. Horber Orsolya
în activitatea medicului de familie, Autor: dr. Blaga Vasile, medic medicină
dr. Lup Liliana
de familie
20
dr. Kiss Ladislau
dr. Mihalca Man Sorina
Rolul dozărilor de cupru şi ceruloplasmină în diagnosticul bolii Wilson,
dr. Rusu Cristian Bogdan
Autor: dr. Liliana Lup - medic primar medicină de laborator, Laboratorul
dr. Stîncel-Toader Minerva
Synevo Satu Mare
24
dr. Trip Gheorghe
dr. Zilahi Karoly
Disgenezia gonadică mixată cu pseudohermafroditism feminin. Discuţii
pe marginea unui caz de variantă Turner, Autor: dr. Bauer Adalbert, medic
EDITOR
Colegiul Medicilor Satu Mare
primar pediatru, doctor în medicină, SCM Caritas Medica
29
str. Tudor Vladimirescu nr.7
Sinteza terapeutică a pacienţilor cardiovasculari cu patologie asociată,
Autor: dr. Negru Alina, medic rezident an III medicina familiei
32
e mail: colmedsm@sermis.ro
Duodenitele cronice la copil: duodenite sechelare după infestaţii
parazitare, Autor: dr. Bauer Adalbert, medic primar pediatru, doctor în
medicină, SCM Caritas Medica
36
Consideraţii asupra utilizării şi efectelor secundare ale antihistaminicelor
EDITOR ASOCIAT
de generaţia a II-a în afecţiunile alergice, Autor: dr. Bumbuluţ Călin, medic
Asociaţia Medicilor de Familie
primar medicina familiei, instructor formator în medicina familiei, CMI
41
Satu Mare
Un caz de acrodermatită enteropatică la copil. Boala Danbold-Closs,
str. Bobocului UK 30
e mail: amfsatumare@gmail.com
Autor: dr Bauer Adalbert, medic primar pediatru, doctor în medicină, SCM
Caritas Medica
50
Consideraţii despre medicina viitorului, Autor: dr. Trip Gheorghe, medic
specialist cardiologie, medic specialist medicină internă
53
Hepatita cronică virală B. Definiţie, diagnostic, criterii de selecţie şi
includere în tratament, Autor: Dr. Brândeu Ioan, medic primar
gastroenterolog, Spitalul Judeţean Satu Mare
58
Neurofibromatoza sau boala lui Recklinghausen, Autori: dr. Bumbuluţ
Călin, medic primar medicina familiei, CMI, Satu Mare, dr. Bot Ioan, medic
principal pediatrie
61
ISSN 1843 - 9306
Diabetul renal glucozuric la copil. Observaţii clinice pe marginea a 2
Puplicaţie inclusă în Nomenclatorul
cazuri, Autor: dr Bauer Adalbert, medic primar pediatru, doctor în medicină,
Publicaţiilor Medicale ale CMR
SCM Caritas Medica
63
5 credite CMR pentru abonaţi
Anomaliile membrelor, Autor: dr. Bumbuluţ Călin, medic primar medicina
familiei, CMI, Satu Mare
66
Tipărit la TIPOOFFSET
Str. Fabricii, Nr. 93-103, Cluj Napoca,
Zona zooster în imagini, Autor: dr. Bumbuluţ Călin, medic primar medicina
Tel./Fax: 0264-456071
familiei, CMI
ZILELE MEDICALE SĂTMĂRENE EDIŢIA A V-A, 9-10 octombrie 2008
Joi 9 Octombrie 2008
09:00 - 09:30 - Primirea participanţilor. Validarea participării. Înscrieri. Înmânarea documentelor manifestării.
10:00 - Deschiderea oficială
10:00 - 16:30 - Sesiune de comunicări lucrări ştiinţifice cu pauze: pentru cafea şi pentru prânz
Vineri 10 Octombrie 2008
09:00 - 16:00 - Sesiune de comunicări lucrări ştiinţifice cu pauze: pentru cafea şi pentru prânz
Informaţii generale
Organizator “ZILELE MEDICALE SĂTMĂRENE”: COLEGIUL MEDICILOR SATU MARE
Tel./Fax: +40-261-710456, e-mail: colmedsm@sermis.ro
ÎNSCRIERE
Puteţi să vă însrieti folosind una din metodele:
- personal la sediul Colegiului Medicilor Satu Mare
- prin poştă, pe adresa: Colegiul Medicilor Satu Mare, str. Tudor Vladimirescu nr. 7 cod poştal
440037
- prin fax la numărul: 0261-710456
Înregistrarea va fi validată doar după dovada plăţii taxei de participare.
TAXA DE PARTICIPARE
Până la 31.08.2008
- Medici, specialişti, primari - 40 lei
- Medici rezidenţi, studenţi, pensionari- 20 lei
După 31.08. 2008 şi pe loc
- Medici, specialişti, primari - 80 lei
- Medici rezidenţi, studenţi, pensionari- 40 lei
- se poate plăti în contul Colegiului Medicilor Satu Mare: RO49 RNCB 0221 0430 4832 0001, deschis la
BCR Satu Mare, cu menţionarea: taxă participare 09-10.10.2008 şi numele participantului
- se poate achita direct la sediul Colegiului Medicilor Satu Mare
Taxa de participare include: mapa cu documentele manifestării, accesul la sesiunile de lucru, coffee-break-
uri, bufetul suedez din cele două zile.
LUCRĂRI
Termenul pentru predare este 15 septembrie 2008
Comitetul ştiinţific îşi rezervă dreptul de a accepta sau respinge lucrările propuse.
Condiţii de prezentare
Lucrările participanţilor vor fi sub formă de prezentare în format Power Point pe suport CDROM şi vor fi
susţinute oral timp de 10 minute
Termenul limită de predare a lucrărilor în format Power Point este 15 septembrie 2008
Lucrările conferenţiarilor vor fi orale şi vor fi susţinute în plen.
Prezentările orale vor fi susţinute cu videoproiector asistat de computer.
LUCRĂRI IN EXTENSO
Lucrările in extenso vor fi publicate în revista Colegiului Medicilor Satu Mare “Conexiuni Medicale”, cu
condiţia să fie înaintate până la data de 30 septembrie 2008, prin e-mail ca fişier ataşat sau prin poştă (un
exemplar tipărit însoţit de o dischetă de 3,5” sau CDROM etichetate cu numele autorului şi titlul lucrării) la
adresele (de e-mail sau poştă) menţionate mai sus. Lucrările in extenso vor fi depuse în format Word la 2
rânduri, graficele, figurile, pozele fiind depuse în format Excel, sau .jpeg.
Se acceptă doar lucrări nepublicate, autorii asumându-şi integral răspunderea conţinutului.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
2
Discuţii pe marginea unor afecţiuni mezenchimale
patogenetic înrudite: eritemul exudativ multiform,
ectodermoza pluriorificială Stevens Johnson,
epidermoliza toxică buloasă Lyell
dr. Bauer Adalbert, medic primar pediatru, doctor în medicină, SCM Caritas Medica
Iniţial descris de Hebra şi Bazin, eritemul exudativ multiform este o dermatoză foarte rară la
copil, mai ales la cei sub 5 ani. Boală mezenchimală cu caracter nespecific conform datelor recente din
literatură, este un fenomen patologic de natura alergică, o reacţie de hipersensibilitate cu antigen de
obicei necunoscut, apărând după administrarea unor medicamente sau după infecţii. Numeroşi
pediatri şi dermatologi susţin că afecţiunea are relaţii etiologice şi fiziopatologice cu două sindroame
cunoscute şi importante în patologia infantilă:
1-ectodermoza pluriorificială de tip Bader-Fiesinger (sindrom Stevens-Johnson) considerată o
formă mai gravă a eritemului exudativ multiform (Barnett, Nelson, Grundler, Kirchmair); se subliniază
faptul că între cele două tablouri se pot întâlni şi forme de trecere sau incomplete.
2-prin simptomatologia clinică şi etiopatogenia asemănătoare sindromul Stevens-Johnson se
apropie mult de sindromul Lyell (epidermoliza toxică buloasă), în primul predomină leziunile
mucoaselor în timp ce în al doilea predomină leziunile cutanate, mai ales decolările mari cu necroză
epidermică. Evoluţia în sindromul Lyell este mult mai gravă.
Astăzi teoria unitară consideră necroliza toxică epidermică drept o variantă severă a eritemului
exudativ polimorf, iar aceasta ca fiind forma minoră a sindromului Stevens-Johnson.
Eritemul polimorf, sindromul Stevens-Johnson şi sindromul Lyell pot fi considerate forme clinice
de gravitate şi intensitate diferită ale aceleiaşi maladii (Bazex şi colab). Pe parcurs s-au semnalat şi alte
păreri: Rominger consideră că este o manifestare particulară a reumatismului; Glantzmann şi Feer
evocau diferite infecţii în antecedentele bolnavului; Ralingson a căutat relaţii fiziopatologice şi
etiologice cu lupusul eritematos diseminat acut, însă fără elemente fiziopatologice convingătoare.
Concepţia cea mai convingătoare se pare că este a lui Bazex care a emis o bază de stadializare după
cum urmează:
- Stadiul I- eritem polimorf
- Stadiul II- sindrom Stevens-Johnson
- Stadiul III- sindrom Lyell
Redăm mai jos un tabel sinoptic evocator a celor 3 afecţiuni în vederea susţinerii argumentaţiei
înrudirii patogenetice, confirmată şi de cazurile din observaţia noastră.
După predominenţa simptomelor din partea pielii sau a mucoaselor se pot distinge forme de
trecere într-una din aceste entităţi. Important este că diferenţierea acestor forme se face pe baza
gradului de participare a pielii şi a mucoaselor, a semnelor oculare, a febrei, a duratei evoluţiei şi a
numărului de recidive.
Mi-am permis să pun în discuţie acest capitol al patologiei infantile pentru motivul că am avut o
implicare în toate cele 3 tablouri enunţate mai sus, fie prin cazuistică personală, fie prin rezolvare
interdisciplinară cu eminentul şi regretatul dr. Mitaru Mircea.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
Simptomele
Eritemul polimorf
Sindromul Stevens-Johnson
Sindromul Lyell
Starea generală
nemodificată
alterată
profund alterată
Senzoriu
clar
clar
modificat
Febra
redusă
înaltă
hiperpirexie
Pielea
+++
++
++++
Mucoasele
+
+++
+
Semen oculare
+
++
=
Durata
2-3 săptămâni
2-5 săptămâni
15-20 de zile
Recidive
fără
rar
în anotimpul rece
Patogenie
alergică
alergică
toxico-alergică
Prognosticul
favorabil
favorabil
rezervat
Sechele
fără
fără
cicatrice
Triggerul declanşator
medicamente
medicamente
infecţii-medicamente
Tratament
corticosteroizi
corticosteroizi
cortizon+antibiotice
Prezentarea cazurilor
Cazul nr 1: Copilul B.T. de sex masculin în vârsta de 2,5 ani a fost prezentat la serviciul nostru
pentru stare febrilă, apariţia cutanată a unor elemente maculo-papulo-veziculoase de mărimi diferite
de la un bob de grâu şi până la un bob de linte sau fasole. Aceste modificări cutanate au avut o
localizare predominentă pe faţă (obraji, fruntea, bărbie şi perinasal) precum şi suprafeţele de extensie
expuse la lumină, simetric, la nivelul ambelor braţe şi antebraţe, regiunea gluteală bilateral, precum şi
la nivelul membrelor inferioare, exceptând laba piciorului. Elementele cutanate maculo-papuloase şi
veziculoase în unele locuri cu tendinţă de confluare, dau un aspect local de ghirlande. La debut
modificările cutanate erau de culoare roşu închis cu margini mai inflamate, iar după o evoluţie de 10
zile -albastru violaceu.
Cronologia apariţiei cutanate: la debut la nivelul antebraţelor şi pe faţă, exceptând în tot cursul
evoluţiei trunchiul şi suprafeţele de flexie ale extremităţilor. Am reţinut polimorfismul elementelor
cutanate, în cursul evoluţiei fiind prezente în acelaşi timp elemente maculo-papuloase şi veziculoase.
Veziculele perforate prezentau o epitelizare imediată, fără tendinţă de formare a crustelor. Toate aceste
modificări cutanate au apărut după o infecţie acută a căilor respiratorii superioare în urma cu 3
săptămâni, tratată cu trimetroprim+sulfometoxazol timp de 7 zile la dozele uzuale. Examenul clinic
obiectiv nu evidenţiează modificări patologice pe organe şi aparate, starea generală a copilului este
relativ bună. Examinările paraclinice pun în evidenţă doar o eozinofilie de 18 % şi un V.S.H. moderat
crescut -23-45. Nu am sesizat modificări anatomo-clinice la nivelul mucoaselor.
După o evoluţie staţionară şi în absenţa diagnosticului de certitudine am administrat corticostroizi,
respectiv prednison 2 mg/kg/corp, tratament de durată medie-14 zile, scăzând treptat dozele la 1,5
respectiv 1 mg/kg/zi. În urma tratamentului aplicat evoluţia este spectaculoasă şi în 2 săptămâni se
obţine vindecarea clinică. La controale clinice ulterior efectuate nu am constatat semne clinice de
recidivă.
Diagnostic clinic: Eritem exudativ multiform
Cazul Nr 2: Copilul G.I. în vârstă de 6 ani cunoscut cu epilepsie sub tratament cu fenilhidantoină,
prezintă un tabloul clinic cu debut brusc caracterizat prin următoarele simptome şi semne:
- hiperpirexie peste 40 de grade
- catar oculo-nazal, hiperemie conjunctivală şi faringiană
- celalee, dureri abdominale, artralgii, mialgii
- stare de prostraţie, convulsii
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
- deshiratare moderată prin vărsături, polipnee febrilă, transpiraţii
La primul contact cu bolnavul ne impresionează simptomatologia după cum urmează:
Modificări la nivelul mucoaselor:
- mucoasa bucală, la nivelul joncţiunii cutaneo-mucoase a buzelor o erupţie eritemato-papuloasă
pe alocuri veziculo-buloasă, cu tumefierea cavităţii bucale, deschiderea gurii este foarte
dureroasă
- o stomatită intensă şi difuză cuprinzând limba şi gingiile
- pe mucoasa bucală sunt numaroase vezicule mici, detaşabile, cu prezenţa micilor ulceraţii
- mucoasa nazală inflamată, cu un exudat muco-purulent bogat şi cu cruste care obstruează
narinele
- conjunctivele atât bulbare cât şi palpebrale mult hiperemiate cu secreţie oculară purulentă-
pleoapele edemaţiate abia se pot deschide- pe alocuri cu apariţia erupţiilor eritemto-papuloase.
La fel semnalăm rare ulceraţii şi la cornee.
- la nivelul mucoaselor genito-urinare semnalăm un eritem intens, pe alocuri cu leziuni buloase
- eritem perianal cu dureri la defecare
Modificări cutanate:
- în acest caz s-au rezumat doar la un eritem polimorf cu macule, papule şi rare microvezicule pe
feţele de extensie şi pe gât.
Manifestările neurologice- convulsiile la debut au fost în legătură cu afecţiunea de fond (epilepsia
sub tratament cu fenilhidantoină)
Examenele de laborator au dat rezultate nespecifice şi nesemnificative: o hiperleucocitoză cu
eozinofilie, VSH accelerat, proteinurie importantă dar tranzitorie.
Tratament: simptomatologia se ameliorează după 8-10 zile de evoluţie severă. De altfel tratamentul
s-a rezumat la corticoterapia în primele
48 de ore cu dexametazonă intravenos şi continuarea
tratamentului cu prednison 2 mg/kg/corp/24 ore timp de 10 zile pe cale orală.
Tratamentul local al leziunilor mucocutanate:
- aplicaţii de soluţii antiseptice pe leziunile cutaneo-mucoase
- instalaţii oculare de colir cu hormoni corticosteroizi.
Diagnostic clinic: ectodermoză pluriorificiala Stevens-Johnson
Cazul nr 3: copil şcolar de 10 ani, se internează la secţia de dermatologie a Spitalui Municipal
pentru instalarea unui tablou catastrofal, instalat brusc după administrare de penicilină cristalină în
urmă cu 48 de ore. Secţia de dermatologie ţinînd cont de simptomatologia gravă a copilului, îl
trensferă la compartimentul de reanimare al secţiei de chirurgie. Asistenţa a fost acordată acordată de
către o echipă formată din dermatolog, oftalmolog, pediatru, specialist de reanimare şi terapie
intensivă, timp de 21 de zile.
Starea copilului la internare, manifestările generale cu apariţie bruscă, realizează în ansamblu un
sindrom general extrem de grav xprimat prin hiperpirexie, tare subcomatoasă, acies toxic, indrom de
deshidratare importantă.
Manifestările cutanate:
- eritem difuz de tip scarlatiniform, pe care se suprapun bule mari cu diametrul de 5-10 cm, cu
tendinţă rapidă la confluare, bulele se rup uşor şi determină decolarea epidermului cu mari
zone denudate, de culoare roşie vie, semănând cu leziunile produse de lichidele fierbinţi
,zemuind, cu plasmoragie semnificativă.
- hiperestezie cutanată rezistentă la medicaţie sedativă
- sunt mai puţin semnificative decât în sindromul Stevens-Johnson, în acest caz rezumându-se la
eroziuni ale buzelor, mucoaselor jugale şi linguale, leziuni peribucale (ragade, fisuri) cu caracter
impetiginizat.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
Manifestările oculare:
- severe, cu leziuni ale conjunctivelor bulbare şi palpebrale, cu formare de bule care au determinat
ulceraţii multiple, ulceraţii conjunctivale care au dus în cazul nostru la organizarea de cicatrice
conjunctivale cu evoluţie progresivă spre sinechii, cu tot efortul specialistului oftalmolog.
Alte manifestări asociate:
- un fenomen fiziopatologic alarmant şi greu de stăpânit a fost instalarea unei oligo-anurii
datorate unei nefrite interstiţiale, precum şi a pierderii masive de plasmă. Diureza a scăzut la 50
ml /24 ore, cu o azotemie crescută. Totuşi după 72 de ore diureza a crescut treptat, revenind la
normal după 5 zile de evoluţie.
Examenele de laborator nu au pus în evidenţă în afară de creşterea azotemiei, hipoproteinemiei,
hipogammaglobulinemiei, alte modifcări semnalabile.
Tratamentul reprezintă o urgenţă medicală: 1-administrare de antibiotice cu spectru larg,
recunoscute netoxice şi nealergizante (cefalosporine cu spectru larg), 2-administrare de corticosteroizi
(dexametazonă) cât mai precoce şi în doze masive, preferabil cel puţin în perioada tratamentului de
atac pe cale endovenoasă, 3-administrare de antialergice din grupul antihistaminicelor de sinteză.
Locul tratamentului în formele grave: în servicii de terapie intensivă, cu o echipă multidisciplinară,
la acest nivel asigurându-se reechilibrarea hidroelectrolitică, tratamentul oligo-anuriei, evitarea
apariţiei escarelor şi suprainfectarea lor, păstrarea unui confort termic şi aplicarea pe leziuni a unor
folii de colagen.
Diagnostic clinic: epidermoliză acută toxică, sindrom Lyell
Bibliografie
1. TYSON.R.G.-USHINSKI.S.C.-Amer.J.Dis.Child., 1976,1-78
2. BURDEA.M.-ROSE V.: Pediatria, Bucureşti, 1969/2-143
3. COLŢOIU A: Sindroame de urgenţă în dermatovenerologie, Editura medicală, Bucureşti, 226-1976
4. HEGGLIN R.: Diagnosticul diferenţial al bolilor interne, Editura Medicală, Bucureşti, a 3-a ediţie,
1969
5. CAROL.O.M.: J.Amer.med.Ass., 8-691, 1966
6. POPESCU.O.: Patologia pediatrică, Editura Medicală, 246-767
7. GLANZMANN.N.: Enifuhrung in die Kinderheilkunde.Dritte Auflage, pag 739-741
8. FEER.E.: Lehrbuch der Kinderheilkunde, 1952, pag 714-715.
9. FANCONI-WALLGREN: Lehrbuch der Padiatrie, pag 392-393
10. KERPEL-FRONIUS: Gyermekgyogyaszat, Medicina, Budapest, 1971, pag 496
11. NELSON: Textbook of Pediatrics, W.B. Saunders Company, 1964
12. BARNETT: Pediatrics, 15 edition, pag 1778-1779
13. GRUNDLER: Kinderheilkunde-diagnostic, tratament, profilaxie
14. CONSTATINESCU C., PETRESCU-COMAN: Pediatria, Bucureşti, pag 451, 1965
15. LOGHIN.S., ANTONESCU ŞT.: Dermatologie, Editura Medicală, Bucureşti, 1971, pag 371
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
Complicaţiile adenoiditelor cronice
dr. Cornean-Santa Corina medic primar O.R.L., doctor în medicină
student Cornean Corina Iulia - U.M.F. Cluj-Napoca
Sub denumirea de vegetaţii adenoide se defineşte hipertrofia amigdalei faringiene Luscha
(amigdala nazo-faringiană), care este localizată pe bolta rinofaringelui. Această hipertrofie este însoţită
frecvent de infecţie, de unde şi denumirea de amigdalita rino-faringiană cronică hipertrofică, sau
adenoidita cronică.
Vegeţatiile adenoide fac parte din inelul limfatic Waldeyer, structura limfoidă faringiană şi
reprezintă o componentă importantă a sistemului limfatic periferic, alături de ganglionii limfatici,
splină şi de formaţiunile limfoide ale tubului digestiv. Inelul limfatic Waldayer are un rol important în
elaborarea apărării imunitare locale şi generale a organismului.
Frecvenţa vegetaţiilor adenoide este destul de mare, ea variind în funcţie de regiune, vârstă,
alimentaţie, igienă, etc.
Acestea se întâlnesc cu predilecţie la copii între 3-6 ani, dar pot exista la orice vârstă în procente
mai mici. Copii de vârstă şcolară sunt purtători de vegetaţii adenoide într-un procent de până la
50%.
Unii sugari pot prezenta tulburări de respiraţie datorate vegetaţiilor adenoide la câteva săptămâni
de la naştere. Escat a demonstrat că la naştere orificiile coanale sunt circulare, cu un diametru de 5
mm, devenind eliptice progresiv, prin creşterea diametrului vertical. Aşa se explică de ce vegetaţiile
adenoide obstruează coanele copilului mai uşor decât ale adultului.
În mod obişnuit vegetaţiile adenoide se atrofiază la pubertate. În rare cazuri această regresie nu se
produce astfel încât vegetaţiile persistă şi la vârsta adultă. Ele se întâlnesc la adulţii care prezintă dese
afecţiuni în zona rino-faringiană (în special adenoidite laterale peritubare).
În mod excepţional pot persista şi la bătrâni.
Complicaţii
1. Complicaţiile vegetaţiilor adenoide ale sugarului.
Dată fiind forma particulară a orificiilor coanale ale sugarului acestea se obstruează cu uşurinţă
astfel încât apare rapid sindromul de obstrucţie nazală, rinoreea muco-purulentă şi uneori chiar tuse
spasmodică. Aceste fenomene împiedică suptul, astfel încât sugarul poate deveni atrepsic.
Trompa lui Eustachio fiind mai scurtă şi mai largă la sugar, iar direcţia ei aproape orizontală,
infecţiile auriculare sunt foarte frecvente.
2. Complicaţiile vegetaţiilor adenoide la adult.
Ele reprezintă principala cauză a otitelor fibroadezive, care pot duce la hipoacuzii progresive,
severe şi uneori ireversibile.
O formă particulară este reprezentată de abcesul cronic al peretelui faringian, localizat în bursa
Tornwald, care se manifestă clinic prin secreţii rino-faringiene mucoase sau muco-purulente
persistente, abundente, ce apar mai frecvent în cursul dimineţii, însoţite adeseori de cefalee cronica
sau disfagie persistentă.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
3. Complicaţiile vegetaţiilor adenoide la copilul preşcolar şi şcolar.
Un element important de subliniat pentru a înţelege complexitatea complicaţiilor pe care le
poate declanşa prezenţa vegetaţiilor adenoide, este faptul că în practică nu există nici-un raport între
mărirea vegetaţiilor adenoide şi gravitatea sau frecvenţa complicaţiilor produse. Adeseori vegetaţiile de
mici dimensiuni pot determina complicaţii importante.
3.1. Complicaţii ale aparatului respirator
3.1.1. Complicatii la nivelul aparatulului respirator superior
Sunt reprezentate în principal de complicaţiile infecţioase:
- rinite cronice muco-purulente
- sinuzite catarale sau supurate (în special etmoidite acute)
- amigdalite repetate eritematoase sau eritemato-pultacee (în mare parte datorate respiraţiei
bucale persistente).
- angina eritematoasă
În intervalul dintre episoadele inflamatorii acute persistă o faringită cronică de tip cataral
caracteristică pentru copiii cu vegetaţii adenoide.
- o complicaţie mai rară dar posibilă mai ales la copilul foarte mic este abcesul retrofaringian al
sugarului
3.1.2. Complicaţii la nivelul aparatului respirator inferior (laringe, trahee, bronşii, plămâni)
- laringita, inclusiv accese de fals crup
- traheita
- bronşita (rinobronşitele descendente)
- bronho-pneumonii
- reprezintă o spină iritativă pentru astmul bronşic infantil
3.2. Coplicaţii ganglionare
- adenopatii cronice cervicale şi submaxilare de tip inflamator cronic
- micropoliadenopatie
- supraclavicularaă
- retro-sterno-cleidomastoidiană
- axilară
Adeseori adenopatia inflamatorie cronică trebuie atent diferenţiată de alte cauze posibile.
3.3. Complicaţii auriculare
- sunt foarte frecvente şi pot să apară la orice vârstă.
3.3.1. complicaţii auriculare acute
- otita medie acută catarală sau congestivă
- otita medie acută supurată
3.3.2 Complicaţii auriculare cronice
- otita cronică catarală (otita seromucoasă), (catarul ototubar care apare datorită disfuncţiei
trompei lui Eustachio). Consecinţa acestui catar este scăderea progresivă a auzului.
- otoreea tubară (otita cronica medie supurată recidivată)
Adenoidectomia efectuată la timp înlătură toate aceste posibile complicaţii.
3.4. Complicaţii oculare
- blefarite
- conjunctivite
- ulcer cornean
3.5. Complicaţii la distanţă
3.5.1. Complicaţii renale
- nefrite
3.5.2. Complicaţii gastro-intestinale (datorate secreţiilor mucoase sau muco-purulente înghiţite)
- gastrite
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
8
- enterite
- enterocolite
- apendicita (infecţia adeno-amigdaliană reprezintă o cauza frecventă a apendicitei)
3.5.3. Complicaţii reflexe
- enurezisul nocturn
- laringo-spasmul
3.6. Complicaţii ale dezvoltării sistemului osos
- schelet cu structură de tip rahitic (torace turtit lateral - pectus carinatus)
- atrofia maxilarului superior (cu bolta palatină ogivală şi implantare dentară viciată la nivelul
maxilarului superior)
- coloana vertebrală poate prezenta cifoze sau scolioze
3.7. Tulburări intelectuale
- scăderea puterii de concentrare
- apatie, adinamie (frecvent datorate hipoacuziei secundare complicaţiilor auriculare şi izolării
implicite)
- scăderea randamentului şcolar
3.8. Tulburări de vorbire
Fonatia este alterată datorită modificării parametrilor rezonatorii. Rinolalia închisă sau
stomatolalia determină dificultăţi de articulare pentru consoanele nazale. Astfel consoana “m” este
pronunţată ca “b”.
Hipoacuzia devenită permanentă poate determina la copiii mici dificultăţi de însuşire a limbajului
verbal. La cei mai mari care deja au deprins limbajul verbal, poate determina perturbarea acestuia, cu
dificultăţi ulterioare ale dezvoltării instructiv-educative.
Concluzii
1. Tulburările inflamatorii produse de prezenţa vegetaţiilor adenoide sunt numeroase şi importante
pentru dezvoltarea armonioasă a organismului.
2. Nu există nici-un raport direct între dimensiunile vegetaţiilor adenoide şi gravitatea
complicaţiilor pe care le pot determina.
3. Aceste complicaţii pot fi de vecinătate sau pot afecta organe la distanţă.
4. Complicaţiile se pot manifesta sub forma unor inflamaţii sau infecţii acute (amigdalita acută,
otita medie acută catarală sau congestivă, sinuzita acută catarală sau supurată).
5. Complicaţiile pot evolua spre afecţiuni cronice cu repercursiuni funcţionale asupra organelor
afectate
(în principal otita cronică catarală, otoreea tubară), care pot determina scăderi de auz
ireversibile.
6. Diagnosticarea şi rezolvarea chirurgicală (adenoidectomia) făcute în timp util duce la scăderea
sau chiar dispariţia acestor numerose complicaţii sau a consecinţelor acestora.
Bibliografie
1. M. Buruiana, N. Mustatea: Câteva aspecte practice în laringita acută (dispneizată) la copil, Oto-
Rino-Laringologia, Asociaţia Medicală Română, Nr. 3-4/2000, pag.30.
2. N. Costinescu, St. Garbea, Gh. Popovici, V. Racoveanu , I. Tetu: Oto-Rino-
Laringologie, Ed. Medicală, Bucureşti, 1964, pag.112
3. D.Sarafoleanu, C. Sarafoleanu: Compendiu O.R.L, Editura Naţional, 1997, pag. 238.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
Noţiuni preliminare de selecţie şitratament a bolnavilor
cu hepatită cronică virusală C
Dr Brândeu Ioan, medic primar gastroenterolog, Spitalul Judeţean Satu Mare
Criterii de eligibilitate pentru includerea în tratamentul antiviral şi alegerea schemei terapeutice
la pacienţii cu hepatită cronică virală C (MS publice, CNAS)
Biochimice:
ALT normale sau crescute
Virusologice
Ac VHC pozitivi
ARN VHC detectabil
Histologice:
Hepatită cronică morfologic cu scor Metavir: A ≥ 2; F ≥ 2
Ishak: ANI ≥ 6; F ≥ 3
Vârstă: ≤ 65 ani
Tipurile şi subtipurile genomice ale VHC
(clasificări bazate pe compoziţia şi secvenţialitatea nucleotidelor componente; în România predomină
în 99,5% genotipul 1b - ,, dificil de tratat”, spre deosebire de genotipurile 2 şi 3 - superresponderi
uşor de tratat; genotipurile 4,5,6 sunt genotipuri care reclamă un tratament identic cu genotipul 1b)
SIMMONDS
OKAMOTO
1a
I
1b
II
1c
2a
III
2b
2c
3a
IV
3b
4a
5a
6a
Schemele terapeutice recomandate de CNAS
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
10
Standardul terapeutic actual foloseşte:
PegInterferon alfa 2 b (12 kDa) 1,5μg/kg/săptămână - PegIntron - (Schering Plaugh) asociat
cu Ribavirină 800mg/zi la greutate corporală <65Kg, 1000mg/zi la greutate corporală între
65-85kg,1200mg/zi la greutate > 85Kg
Sau
PegInterferon alfa 2 a (40 kDa) 180μg/săptămână -Pegasys (Hoffman La Roche) asociat cu
Ribavirină 1000mg/zi la greutate corporală până la 75Kg şi 1200mg/zi peste 75kg
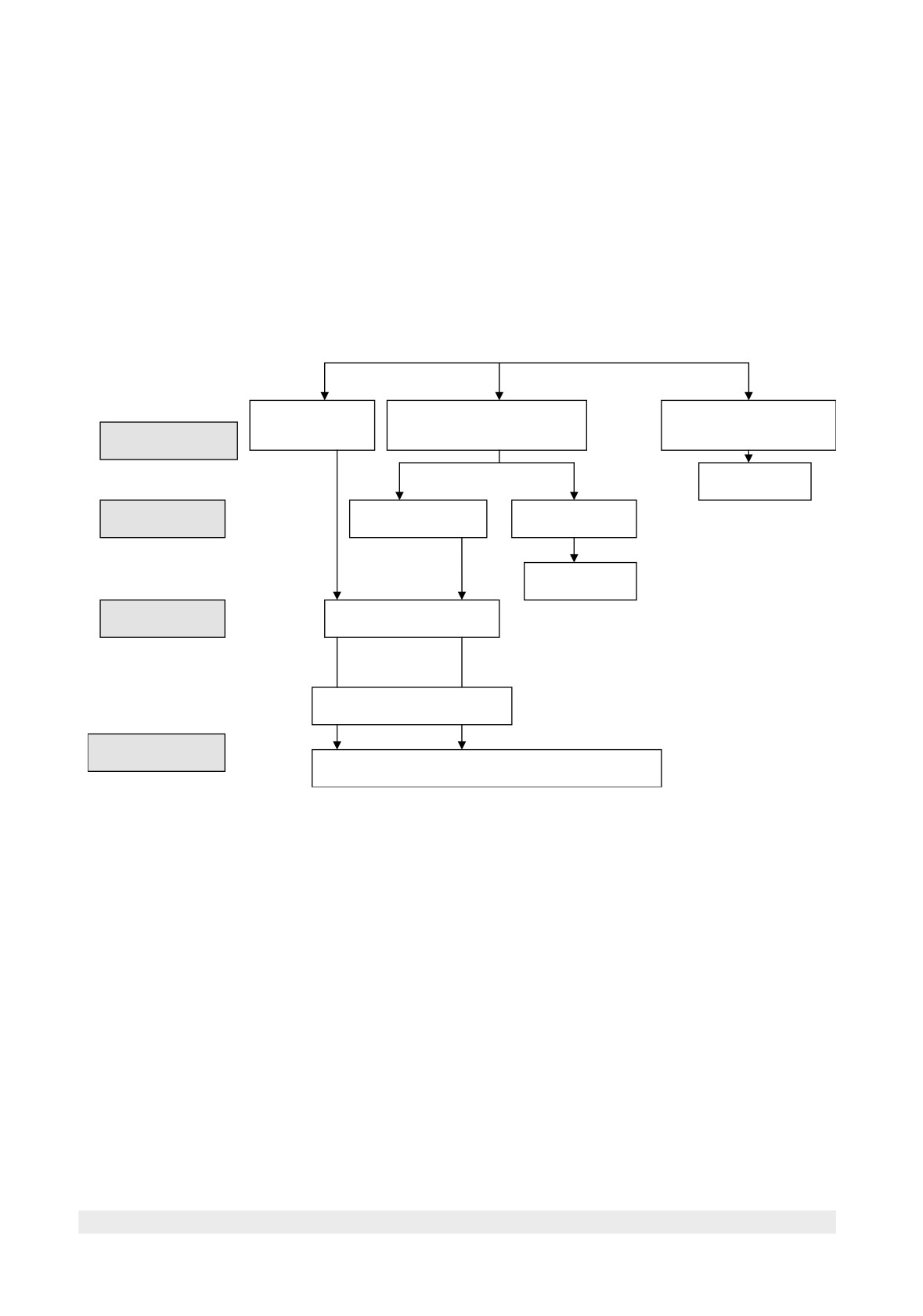
Algoritmul de tratament cu Interferon pegylat în hepatita cronică virală C recomandat de CNAS
Inițiere tratament
Viremie pozitivă
ARN VHC +
ARN VHC (+) dar ↓
ARN VHCV (+) dar ↓
cu < 2 log(10)
12 săptămâni
cu ≥2 log (10)
Stop terapie
24 săptămâni
ARN VHC (-)
ARN VHC (+)
Stop terapie
48 săptămâni
Finalizare tratament
Perioada de urmărire
72 săptămâni
Determinare ARN VHC pentru evaluare RVS
Monitorizarea eficienţei şi toleranţei tratamentului
Răspunsul virusologic
Este definit prin absenţa ARN VHC detectabil în ser printr-o metodă de determinare cu
sensibilitate de cel puţin 50UI/mL
Tipuri de răspuns virusologic:
Răspuns virusologic rapid (RVR)- absenţa ARN VHC (determinat printr-o metodă cu
sensibilitate de cel puţin 50UI/mL) în ser sau reducerea ARN VHC sub 600UI/mL la 4
săptămâni de tratament
Răspuns virusologic precoce (RVP) - absenţa ARN VHC în ser sau reducerea cu minim 2
log10UI/ml a ARN VHC la 12 săptămâni de tratament
Răspuns virusologic la 24 de săptămâni de tratament - absenţa ARN VHC după 24 săptămâni
de tratament
Răspuns virusologic la sfârşitul tratamentului
- absenţa ARN VHC în ser la finalul
tratamentului
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
11
Răspuns virusologic susţinut (RVS) - absenţa ARN VHC în ser la 6 luni de la terminarea
tratamentului
Lipsa de răspuns la tratament - persistenţa ARN VHC în cursul tratamentului şi la încheierea
acestuia
Răspuns virusologic parţial - reducerea nivelului ARN VHC în cursul tratamentului fără însă
ca acesta să devină nedetectabil
Întreruperea efectului - negativarea temporară a ARN VHC în cursul tratamentului cu
repozitivarea sa ulterioară până la finalul terapiei
Recădere - negativarea ARN VHC la finalul tratamentului, dar cu reapariţia sa în ser în
cursul celor 24 de săptămâni post - tratament
Recădere virusologică tardivă - reapariţia ARN VHC la mai mult de 24de săptămâni de la
încheierea tratamentului
Reinfecţie - reapariţia în ser a ARN VHC la un pacient cu răspuns virusologic susţinut, dar
care se dovedeşte a aparţine unui genotip sau subtip diferit.
Start
Tratament
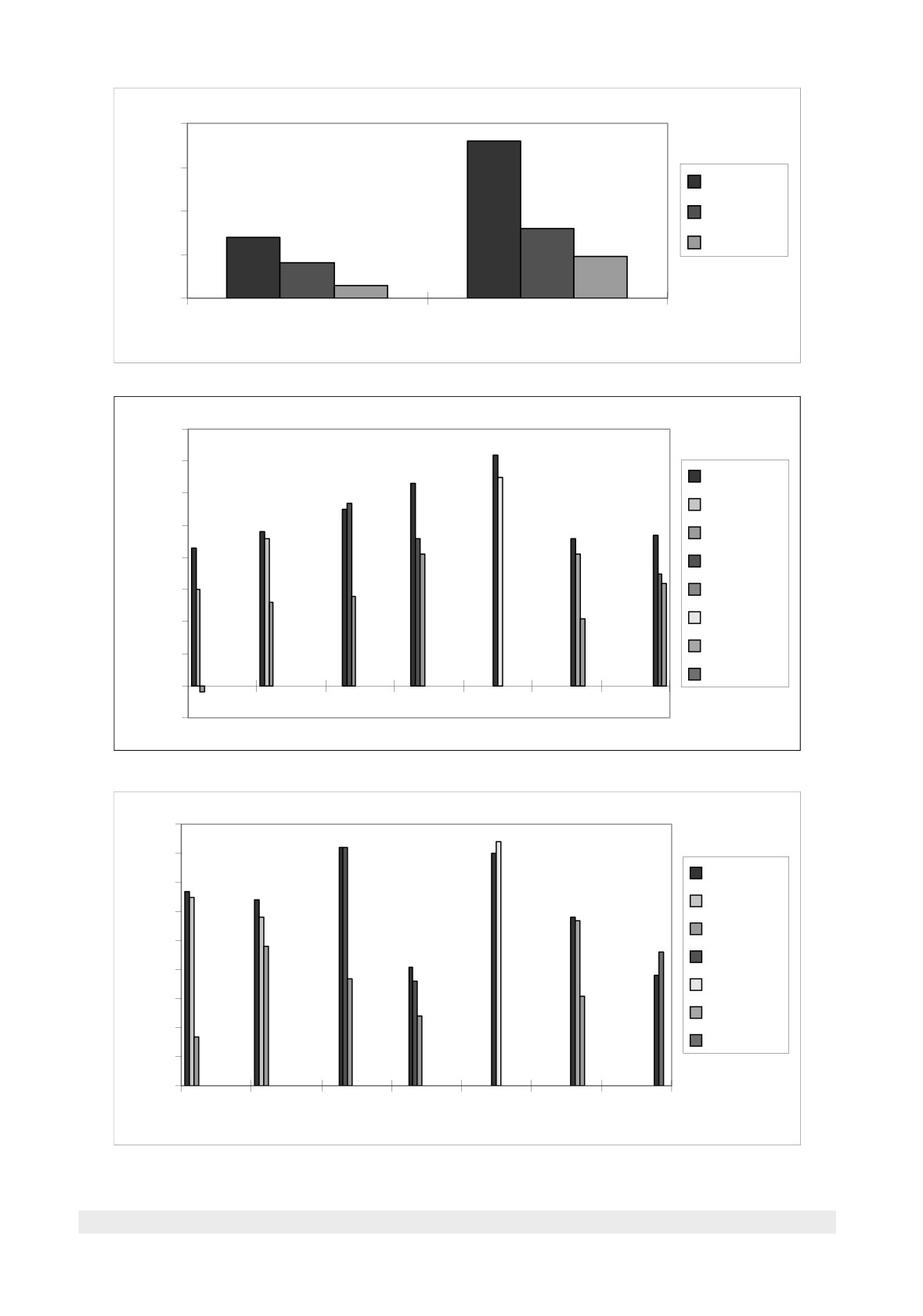
Tipuri de răspuns la terapia antivirală a
hepatitelor cronice
Lipsa de răspuns
ARN
HCV
Recădere
Răspuns
Intreruperea
incomplet
efectului
t
Limita de detectie
Răspuns susținut
Timp
6 luni
ARN HCV
nedetectabil
(<50 UI/ml sau 100
copii /ml)
Răspunsul virusologic precoce la pacienții tratați cu
interferoni pegilați şi Ribavirină
6
5
4
RVP
3
scăderea > 2log10
2
RVP
ARN-VHC negativ
1
0
-8
-4
-2
0
4
8
12
16
20
24
28
32
36
40
48
52
60
72
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
12
Bibliografie:
1. Criterii de eligibilitate pentru includere în tratament, MS, CNAS, MO nr. 550/2006
2. MCHUTCHISON JG, POYNARD T, ESTEBAN -MUR R ET AL.: Hepatitic HCV RNA before and
after treatment with interferon alone or combined with ribavirin, Hepatology 2002; 35:688-693
3. POYNARD T, LEROY V, COHARD M ET AL.: Metaanalysis of interferon randomized trials in the
treatment of viral hepatitis C: effects of dose an duration, Hepatology 1996; 24:778-789
4) MIHM M,HERRMAN C,SARRAZIN C,ZEUZEM S: Review article: predicting response in hepatitis C
virus therapy, Alim. Pharmacol. Ter. 2006; 23:1043-53
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
13
Oameni de seamă ai lumii medicale
româneşti
Profesor Dr. Docent Ion Mureşan
(1898-1983)
Ion Mureşan s-a născut în Sanislău, judeţul Satu Mare, în
1898.
A absolvit Facultatea de Medicină din Cluj, făcând parte din
primele generaţii de studenţi de la înfiinţarea ei. Dobândeşte titlul
de doctor în 1925. Este preparator la Institutul de Anatomie
Patologică apoi asistent şi şef de lucrări la Clinica chirurgicală sub
îndrumarea profesorilor I.Iacobovici şi A.Popp, între
1926 şi
1936.
În 1936 obţine prin concurs postul din cadrul serviciului de
chirurgie al Spitalului de Stat din Timişoara.
În 1935 propune o soluţie pentru o malformaţie-fanta mare
palatină, prin croirea la distanţă a unui lambou pediculat,
implantat la buza superioară, în al doilea timp detaşând lamboul
şi aplicându-l pe fanta palatină. De asemenea a avut lucrări de
pionierat în chirurgia tiroidei.
A urmat cursuri de perfecţionare la clinici din München
(Lexner), Köln (von Haberer), Londra (Handley), Paris (Pauchet,
Hartmann).
Odată cu înfiinţarea Facultăţii din Timişoara în 1945 este
numit profesor. A scris numeroase lucrări de specialitate şi tratate,
fiind dascălul multor nume mari ale chirurgiei româneşti.
Se stinge din viaţă în 1983.
dr. Bumbuluţ Călin
Bibliografie:
1. SETLACEC, D: Medicina românească-medicină europeană 1918-
1940, ed Humanitas 1998, p. 198
2. CALOGHERA, C: Profesorul Dr. Doc. I.Mureşan (1898-1983),
în Timişoara Medicală XXXIII, Nr 2,1988, p. 107-114
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
14
Dificultăţi de diagnostic în apendicita acută la copil
dr. Bauer Adalbert, medic primar pediatru, doctor în medicină,
SCM Caritas Medica
Apendicita acută numită şi marea afecţiune medico-chirurgicală a abdomenului, ocupă un loc
deosebit de important în patologia copilului. Stabilirea diagnosticului pozitiv implică în numeroase
cazuri responsabilităţi profesionale,de conştiinţă şi etică dar nu o dată şi implicaţii legislative.
Statistica lui Morris Cohen (New-York) arată că din 367 de copii internaţi într-un spital de
urgenţă pentru sindrom abdominal acut, 354 aveau apendicită acută. Statistica lui Ombredanne arată
că din 1169 de copii cu sindrom abdominal acut, 1065 sufereau de apendicită acută.
Prognosticul apendicitei acute este bun în cazurile în care diagnosticul şi tratamentul chirurgical
sunt efectuate în timp util. Totuşi având în vedere tabloul clinic deseori înşelător precum şi evoluţia
diferită, uneori lentă alteori foarte rapidă, stabilirea diagnosticului poate întârzia, ceea ce determină
amânarea intervenţiei chirurgicale. În aceste cazuri prognosticul rămâne rezervat, cu evoluţie
imprevizibilă deoarece mortalitatea, în ciuda cuceririlor contemporane medicale, este încă destul de
ridicată (indicele de mortalitate între 0,50-0,85 %).
Boala este mai frecventă la copil decât la adulţi. La sugar este foarte rară, începe să-şi facă apariţia
în al 2-lea an de viaţă şi devine mai frecventă după patru ani, mai ales între 10-15 ani. Cu cât copilul
este mai mic, apendicita este mai rară, dar perforaţiile sunt mai frecvente şi mortalitatea mai mare.
Frecvenţa mare a apendicitei acute la copil este explicată prin faptul că ţesutul limfoid este foarte
dezvoltat la copil şi apt să reacţioneze prompt la orice infecţie.
Aceste argumente clinico-statistice ne obligă ca în orice formă de suferinţă abdominală acută la
copil, primul act medical să fie diagnosticul de excludere al apendicitei acute. Orice superficialitate,
temporizare nejustificată, omiterea trimiterii copilului cu cel mai mic semn de suspiciune de apendicită
la un eşalon superior de specialitate, poate avea consecinţe de nerecuperat. În statisticele privind
mortalitatea copiilor, după diferitele cauze de accidente, afecţiuni maligne, neoformative, urmează ca
frecvenţă mortalitatea prin apendicita acută.
Pe baza datelor din literatura pediatrică, experienţa clinicienilor, experienţa mea personală, voi
pune în discuţie numeroasele dificultăţi de diagnostic în vederea atenţionării şi evitării erorilor de
diagnostic.
Examenul clinic obiectiv
Oricare ar fi forma clinică de apendicită, elementul constant îl constituie triada simptomatică a
lui Dieulafoy: durerea, apărarea musculară, hiperestezia cutanată. Fevre insistă asupra triadei
funcţionale: durere în fosa iliacă dreaptă, vărsături şi oprirea tranzitului intestinal, asupra celor două
semne fizice: durerea provocată în fosa iliacă dreaptă, apărarea musculară, însoţite şi de semne clinice
generale: febră, tahicardie, facies peritoneal.
1- Durerea spontană
- apare de obicei brusc
- nu atinge de la început maximul de intensitate ci se intensifică progresiv
- are caracter surd în formele mai simple
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
15
- foarte violentă în formele grave, gangrenoase
- în 90 % este localizată în fosa iliacă dreaptă de unde poate iradia către epigastru, regiunea
pelviană sau regiunea lombară
- în unele cazuri poate fi generalizată la tot abdomenul, mai ales la copii mai mici care au
dificultăţi de localizare topografică
- durerea net localizată este un semn foarte valoros
2- Durerea provocată prin presiunea în anumite puncte topografice. Acest tip de durere persistă şi
între crizele dureroase. Cele mai cunoscute puncte dureroase sunt:
- punctul Mac Burney
- punctul Lanz
- punctul Monro
Se mai descriu o serie de manevre:
- semnul Rowsing
- semnul Blumberg
- semnul Jaworski
- semnul Mondor-probabil cel mai valoros
- semnul psoasului spontan
- semnul psoasului provocat
Câteva simptome valoroase conform observaţiilor noastre:
- poziţia de anteflexie a copilului
- la mersul pe trepte copilul acuză dureri în fosa iliacă dreaptă
- săritura pe călcâi
- diminuarea mobilităţii peretelui abdominal în flancul drept
Tuşeul rectal se va executa în mod obligatoriu.
3- Simptome generale
- Febra între 38-40 de grade, lipsind în formele hipertoxice
- Pulsul în concordanţă cu temperatura în cazurile cu evoluţie normală, este accelerat, filiform,
neregulat în cazurile grave
- Faciesul este de tip abdominal: “tras”, cu ochii încercănaţi, nasul efilat (în formele grave)
- Hiperleucocitoză. Accentuarea ei în primele 12-36 de ore indică o tendinţă la generalizare
peritoneală, scăderea bruscă a leucocitozei indică de asemenea o agravare.
- Simptome digestive: greţuri, vărsături, diaree, meteorism constant sau incidental.
4- Diagnosticul diferenţial:
- gastro-enteritele şi enterocolitele acute
- adenopatia mezenterică acută
- invaginaţia intestinală
- diverticulitele Meckel
- peritonita pneumococcică
- bolile infecto-contagioase (rujeolă, scarlatină, gripă)
- infecţiile tractului urinar
- adenopatia acută iliacă
- purpura abdominală
- instalarea primei menstruaţii
- vărsăturile acetonemice
- chist ovarian torsionat
- chist mesenteric
5- Tratament.
După cum a susţinut Dieulafoy încă din 1896 nu există tratament medical în apendicita acută.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
16
Cauzele dificultăţilor de diagnostic în apendicita acută la copil
I-Particularităţile grupelor de vârstă.
La copilul mic durerea abdominală apare ca o senzaţie globală, cu particularitatea că în rare
cazuri se pot obţine date convingătoare de localizare anatomo-topografică. În altă ordine de idei în
patologia infantilă, la sugari, antepreşcolari, preşcolari, o serie de suferinţe obiective sau subiective
sunt direcţionate spre abdomen, fără să existe o patologie reală a acestuia. Astfel, existenţa sau
localizarea durerilor abdominale spontane sau provocate au o doză importantă de incertitudine.
Realizarea condiţiilor optime de examinare, reuşita colaborării cu copilul suferind pot interveni ca un
impediment de multe ori de netrecut.
Toate aceste realităţi ne determină să privim durerea şi localizarea ei (care este elementul clinic
determinant în apendicita acută la această grupă de vârstă) cu scepticism, cu suspiciune, de multe ori
cu neîncredere. În concluzie semnele clinice generale sunt mai exprimate şi îndepărtează atenţia
practicianului de la diagnosticul de apendicită acută.
Vom prezenta semnele de suspiciune ale apendicitei acute la cele trei categorii de vârstă.
Menţionăm faptul că la copilul şcolar diagnosticul de apendicită acută prezintă caractere similare cu
ale adultului.
a- Apendicita acută la sugar. Simptomele de debut sunt necaracteristice. Durerile se manifestă de
la început prin ţipete şi agitaţie, de durată mai lungă decât la invaginaţie. Durerea provocată în zona
apendiculară se trădează prin crispare şi ţipete. Contractura împreună cu durerea provocată în punct
fix sunt semnele cele mai importante. Uneori există diaree iar temperatura este deseori
necaracteristică.
b- Apendicita acută la copii sub 5 ani (antepreşcolari, preşcolari). Semnele funcţionale se întâlnesc
numai în parte. Durerea are un caracter mai difuz, mai puţin localizat, vărsăturile lipsesc uneori, iar în
locul constipaţiei se poate întâlni diaree. Examenul fizic este deosebit de important şi executat la
intervale scurte de timp uşurează precizarea diagnosticului. Apărarea şi contractura musculară ca şi
durerea localizată net sunt indicii valoroase. Debutul poate fi asemănător cu cel descris la copiii mai
mari.
II-Apendicita concomitentă.
O întălnim în general în cursul unor boli infecto-contagioase.
a- Rujeola-se însoţeşte în unele cazuri în stadiul prodromal de o apendicită concomitentă. Am
întălnit cazuri înaintea introducerii imunizărilor active. Astăzi discutăm doar teoretic această
variantă.
b- Apendicita gripală. A devenit o realitate patologică în zilele noastre. În cursul epidemiilor de
gripă se constată o importantă creştere a numărului de apendicite acute. Debutul este de regulă gripal,
cu fenomene catarale, nazo-faringiene, febră, starea generală alterată, pentru ca după câteva zile (5-7)
să apară dureri abdominale, greţuri, vărsături şi cu ocazia examenului abdominal să se găsească semnele
clinice ale unei apendicite acute. Subliniem că acestă formă în cursul epidemiilor de gripă are o
tendinţă impresionantă de creştere.
c- În infecţiile acute al tractului urinar (mai ales cele joase) se poate observa uneori o apendicită
concomitentă. Aceste forme se datorează unor infecţii de vecinătate, de aceea se va face un examen de
urină în orice apendicită.
d- Apendicita parazitară, o formă particulară, întâlnită în infestaţii masive cu ascaris lumbricoides.
Debutul este brusc, cu dureri sub formă de colici în regiunea ileo-cecală care se accentuează mult sub
influenţa presiunii. Contractura peretelui abdominal lipseşte. Se produce prin obturarea lumenului
apendicular de către parazit.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
17
III-Apendicita mascată de tratamentul cu antibiotice
După introducerea antibioticelor în practica curentă apare ca o formă individualizată. În urma
administrării de antibiotice se constată scăderea temperaturii, normalizarea pulsului,dar abdomenul
rămâne balonat şi după un interval liber starea generală a copilului se alterează, începe să verse din
nou şi nu rareori, cu ocazia intervenţiei chirurgicale se constată existenţa unei apendicite perforate cu
peritonită generalizată.
IV-Dificultăţi prin localizarea atipică a apendicelui
a- Apendicita pelviană. Pe lângă semnele principale ale obişnuite există în plus disurie, polakiurie
sau chiar retenţie acută de urină. Uneori semnalăm simptome din partea rectului ca tenesme,
rectită gleroasă. Poate evolua la început neobservată, lipsind semnele de iritaţie peritoneală
(vărsăturile, durerea în fosa iliacă dreaptă, contractura peretelui abdominal), având o frecvenţă
de 10 % din totalul cazurilor.
b- Apendicită retro-cecală. Începutul este insidios, cu dureri de intensitate medie, rău localizate.
Dacă bolnavul este palpat în decubitus lateral stâng se percepe mai uşor contractura deasupra
arcadei crurale, crestei iliace şi în regiunea lombară. Se găsesc reacţii de vecinătate ca psoita sau
iritaţia căilor urinare. Evoluţia se face către supuraţie.
c- Apendicită subhepatică. Prin sediul înalt şi în majoritatea cazurilor profund al apendicelui
simptomatologia este aceea a unei gastro-duodeno-veziculo-pancreatite. Pentru un practician
obişnuit diagnosticul este aproape inaccessibil. Starea generală alterată, simptomaologia clinică
generală poate sugera abdomenul acut chirurgical.
d- Apendicită mezoceliacă. Este o formă clinică polimorfă datorită faptului că apendicele este
situat între ansele intestinului subţire. Această formă produce des peritonită care nu se
localizează decât rar. Prognosticul este sever şi intervenţia chirurgicală foarte dificilă.
e- Apendicită herniară, în care inflamaţia apendicelui evoluează într-o pungă herniară. Are
simptomatologie atât de apendicită, cît şi de hernie strangulată.
V-Dificultăţi de diagnostic privind formele clinice al apendicitei acute.
a- Forma comună: apendicita simplă fără supuraţie în general nu pune la încercări deosebite.
b- Forma gravă se întâlneşte mai frecvent la copii decât la adulţi. Această particularitete se explică
prin:
- organismul copilului rezistă mai greu la toxinele bacteriene
- la copil infecţia apendiculară evoluează mult mai repede şi apendicele se sfacelează mult mai
curând decât la adult
- deşi evoluţia apendicitei pare să fie benignă şi organismul pare a se apăra suficient, totuşi la
copil tabloul se poate schimba în decurs de câteva ore, cu o rapiditate uimitoare.
- fenomenele clinice pot fi mascate prin tratament (pungă cu ghiaţă, dietă hidrică) însă
evoluţia leziunii apendiculare continuă, pentru ca după 3-4 zile să apară din nou toate
fenomenele dar de această dată cu un aspect dramatic.
Între formele clinice grave putem menţiona:
a- Toxemia apendiculară (apendicita acută toxică). Se caracterizează prin atingerea foarte marcată
a stării generale: febră mare, vărsături numeroase, incoercibile, facies abdominal instalat
precoce, puls foarte frecvent de la început, oligurie, subicter, diaree.
b- Apendicita gangrenoasă: atât simptomele generale cât şi cele locale sunt foarte pronunţate.
Debutul este brutal, cu durere atroce abdominală şi diaree fetidă. Febra este mare şi apărarea
musculară evidentă. Mai totdeauna se ajunge la peritonită prin perforaţia apendicelui
gangrenat.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
18
c- Apendicita cu peritonită circumscrisă
- peritonita localizată plastică, apare după o apendicită simplă la câteva zile. La examenul
local se palpează o zonă profundă de induraţie, dureroasă, submată la percuţie superficială,
sonoră la percuţia profundă constituind plastronul apendicular.
- peritonita localizată supurată. Supuraţia poate lua nştere de la început (ziua 3-4). Local
deasupra arcadei crurale se poate palpa o tumefiere profundă, cu contururi rău delimitate,
mai rar chiar o fluctuenţă. Apare în plus un uşor edem al peretului abdominal. Leucocitoza
creşte peste
30.000 pe mm3. Dacă nu se intervine de urgenţă se produce peritonita
generalizată.
d- Apendicita acută cu peritonită generalizată progresivă. Poate apărea dintr-o dată ca urmare a
unei perforaţii sau necroze apendiculare, sau poate rezulta din propagarea extensivă a unei
infecţii apendiculare agravate brusc. Durerile din fosa iliacă dreaptă se intensifică în câteva
ore, abdomenul devine dureros în diferite puncte, dur, sub tensiune, sensibil difuz la palpare.
Investigaţia atentă descoperă intensitatea maximă a fenomenelor în fosa iliacă dreaptă.
Faciesul abdominal, starea toxico-septică pot caracteriza toate formele grave ale apendicitei
acute
VI-Dificultăţi privind calitatea actului medical
Din nefericire datele anamnestice sumar luate, examinările obiective superficiale ,cunoştinţe
profesionale teoretice şi practice lacunare, lipsă de răbdare faţă de copilul examinat, performanţa
psihică şi fizică a medicului examinator, temporizarea inutilă a cazurilor, supraevaluarea unor date de
laborator şi numeroase altele pot fi cauzele insucceselor profesionale.
Profesorul dr. Gheorghe Goldiş spunea: “în orice durere abdominală acută avem obligaţia sacră
să excludem prezenţa unei apendicite acută”.
VII-Responsabilitatea părinţilor şi aparţinătorilor.
Neglijenţa, omiterea adresabilităţii, lipsă de cultură sanitară, lipsa spiritului de observaţie, pot
avea ca şi consecinţă temporizarea cazurilor.
VIII-Analiza autentică şi individuală a insucceselor profesionale de către practicieni privind
conduita corectă în diagnosticarea apendicitelor acute.
Concluzii
Am prezentat pe baza datelor din literatura pediatrică clasică şi contemporane, precum şi a
experianţei personale îndelungate, cele mai importante dificultăţi de diagnostic în apendicita acută a
copilului.
Această afecţiune, cu toate că în decursul veacurilor prezintă aceeaşi problematică clinică, suscită
erori de diagnostic intr-un număr semnificativ şi în zilele noastre.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
19
Informatizarea cabinetuluimedical. Importanţa folosirii
calculatorului în activitatea medicului de familie
dr. Blaga Vasile, medic medicină de familie
Tot mai des se vorbeşte despre informatizarea cabinetului medical, lucru stipulat şi în Legea
95/2006 privind Reforma în domeniul sanitar, dar şi în Contractul-cadru din asistenţa medicală
primară. Apariţia Sistemului Informatic Unic Integrat (SIUI), alături de Programul Naţional privind
Evaluarea Stării de Sănătate a Populaţiei României, reprezintă un pas important în acest sens.
Informatizarea nu înseamnă doar dotarea cabinetului medical cu un calculator şi o imprimantă,
acestea reprezentând doar o parte din logistică. Informatizarea înseamnă în primul rând renunţarea la
scrierea manuală a informaţiilor pe hârtie şi operarea lor în bazele de date.
Gestionarea datelor este făcută de către calculator. Avantajul imens este viteza cu care informaţiile
sunt afişate pe ecran, cu un aspect util, uşor de înţeles. Pe baza unor criterii informaţiile pot fi sintetizate
şi analizate sub formă de tabele şi grafice, conducând la creşterea gradului de utilizare. Datele stocate
pot fi transpuse pe diferite suporturi (magnetice, electronice, hârtie) şi distribuite sau stocate ca atare.
O bază de date bine structurată şi proiectată nu conţine date inutile, ci refoloseşte informaţiile stocate
şi le sortează automat în funcţie de anumiţi parametri, imediat după modificarea lor în timp.
Bazele de date se pot interconecta pentru creşterea eficienţei gestionării lor. Mai mulţi utilizatori se
pot conecta simultan la aceste baze de date pentru introducerea sau extragerea datelor, cu posibilitatea
limitării accesului la anumite informaţii sau acces partajat la aceste informaţii. Comunicarea între diferite
departamente este mult facilitată, astfel că un departament introduce anumite date la un moment dat,
iar imediat după, aceste date (brute sau prelucrate) pot fi citite de către alt departament şi completate. Pe
baza unor funcţii definite în prealabil, se pot prelucra datele introduse şi se pot genera rapoarte.
Folosind serviciile de email şi internet se pot realiza schimburi de informaţii (documente, tabele,
grafice, rapoarte, etc.). Motoarele de căutare sunt de un real folos în găsirea unor informaţii relevante
privind studii, medicamente, cazuri clinice, etc.
Concret, în cabinetul medicului de familie, informatizarea se poate aplica la întreaga sa activitate
medicală.
1. Fişele medicale. Cea mai mare parte a activităţii medicului este înregistrată în registrele de
consultaţii şi în fişa de consultaţii medicale a pacientului. Practic aceeaşi informaţie este trecută de
mai multe ori, manual, în diferite registre şi în fişa pacientului. Folosind o bază de date informaţia se
trece o singură dată, ulterior computerul „copiind” informaţia şi în celelalte locaţii. Un alt avantaj al
bazei de date este organizarea rapidă a fişei de consultaţii: prin selectarea persoanei, automat apar
consultaţiile şi serviciile furnizate doar acesteia, cronologic. Astfel urmărirea istoricului medical este
foarte facilă. De asemenea, se pot urmări consultaţiile şi prin perspectiva registrelor de consultaţii şi
servicii medicale oferite: de exemplu selectarea doar a bolnavilor cu afecţiuni cardiace examinaţi într-
un anumit interval de timp. Pe acest principiu se pot efectua şi raportările către alte componente ale
sistemului sanitar, sau studierea din punct de vedere statistic a activităţii desfăşurate. De asemenea, se
pot efectua automat programări la imunizări (catagrafie), examenul de bilanţ sau epicrizele de etapă.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
20
2. Eliberarea actelor medicale devine mult mai simplă. După înregistrarea consultaţiei medicale,
biletul de trimitere sau adeverinţa medicală sunt gata de listare. Calculatorul extrage datele necesare
din baza de date, le grupează şi le tipăreşte imediat. La fel de uşor se pot tipări şi reţetele medicale.
Avantajul este că aceste informaţii rămân stocate (automat) în baza de date, ulterior putând fi
contorizate sau chiar consultate de câte ori este necesar. Să nu uităm că SIUI-ul doreşte o listă a
tuturor biletelor de trimitere şi a medicamentelor gratuite şi compensate: printr-un simplu “clic”
raportul respectiv este generat automat. Un alt avantaj: actele medicale sunt complete şi lizibile, cu
un aspect chiar plăcut. La nevoie, consultaţiile medicale pot fi listate şi introduse în fişa medicală
clasică.
3. Conectarea dispozitivelor medicale. Unele aparate medicale mai noi au posibilitatea conectării lor
la un computer, astfel că rezultatele măsurătorilor pot fi stocate pentru refolosire ulterioară. În această
categorie intră: electrocardiograful, ecograful, spirometrul, analizatorul de biochimie, radiografia
digitală, tomograful computerizat, RMN-ul, etc., cu diversele lor variante, ceea ce conduce la stocarea
acestor date şi utilizarea lor ulterioară. Mai mult, datorită greutăţii cu care se efectuează unele examinări
(TC, RMN), stocarea datelor permite şi exportarea lor către alţi utilizatori (medici de alte specialităţi
sau în alte centre medicale) în condiţii foarte simple. Folosirea computerului în radiologie a condus la
scăderea importantă a gradului de expunere, dar şi creşterea calităţii imaginilor obţinute prin
amplificare şi prelucrare electronică. Aceste imagini pot fi examinate cât timp se doreşte ori câte ori
este nevoie şi se pot transmite şi altor colaboratori, fără ca pacientul să fie iradiat suplimentar sau
inutil. Unele sisteme permit şi comparaţii ale acestor rezultate măsurate în timp, evidenţiind
modificările survenite.
4. Consult medical la distanţă. Folosind posibilităţile de conectare a dispozitivelor medicale la
computer şi transmisia datelor la distanţă, în cazuri de urgenţă se conectează bolnavul la aparatul
medical, iar rezultatele se transmit „online” la un centru unde există personal medical apt pentru
interpretarea rezultatelor.
5. Raportarea serviciilor medicale. La sfârşit de lună, printr-o simplă apăsare de buton, toate
rapoartele necesare pot fi listate uşor, repede şi complet, într-un timp foarte scurt.
6. Intercomunicarea. Fără a intra în detalii tehnice privind structura şi organizarea bazelor de date,
folosirea acestora (a unei singure baze de date sau a mai multor baze de date grupate şi interconectate)
ajută şi la rezolvarea cazurilor medicale interdisciplinare: fiecare serviciu medical
- în limita
competenţelor - introduce datele obţinute în această bază de date, aceste informaţii fiind accesibile şi
celorlalţi. De exemplu, un pacient se adresează medicului de familie pentru o afecţiune, în urma
examinării este îndrumat către laborator; dacă pe baza rezultatelor obţinute şi a reexaminării clinice,
se consideră că depăşeşte competenţele medicului de familie, pacientul este îndrumat către ambulatoriul
de specialitate; folosind doar biletul de trimitere, medicul din ambulatoriu nu are informaţii despre
istoricul afecţiunii curente, dar accesând această bază de date le poate afla imediat.
7. Transferul fişei de consultaţii medicale se face foarte uşor în cazul în care asiguratul doreşte
schimbarea medicului de familie.
8. Accesul la distanţă la diverse informaţii de interes medical este facil printr-o conexiune la internet.
Folosind motoare de căutare poate căuta cazuri clinice asemănătoare, poate primi răspunsuri la diferite
întrebări, sau chiar poate participa la diverse studii.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
21
9.
„Asistent medical/Asistenţă medicală” prin folosirea unor soft-uri consacrate: lista de medicamente,
clasificarea maladiilor, agendă medicală, cărţi medicale în format electronic, chiar sisteme expert de
diagnostic (nu întotdeauna eficiente).
Aceste baze de date pot permite ulterior, în funcţie de necesităţi, furnizarea de informaţii necesare
unor studii statistice. Folosirea acestor baze de date conduce la reducerea timpului folosit pentru
activităţile auxiliare actului medical în sine, reducând şi timpul în care pacientul aşteaptă sau este
consultat, deci cu beneficii şi pentru pacient. Se pot impune criterii de control, astfel că baza de date
verifică şi împiedică introducerea informaţiilor greşite. În unele situaţii se pot oferi liste de alegere,
introducerea datelor fiind mult mai uşoară şi mai rapidă. Un avantaj al acestei opţiuni este codificarea
informaţiei, pentru uşurarea, fidelitatea prelucrării, extragerea datelor şi generarea ulterioară a
raportărilor.
Avantajele informatizării sunt:
- reducerea semnificativă a timpului de introducere a datelor medicale, prin refolosirea listelor şi
a şabloanelor
- scăderea importantă a timpului de acces la informaţie, pentru că nu mai trebuie căutată fişa,
nu mai trebuie răsfoit registrul de consultaţii
- creşterea complianţei pacientului, prin reducerea timpului de aşteptare, dar şi prin evitarea
deplasărilor multiple şi/sau inutile pe la alţi medici
- introducerea simultană a mai multor tipuri de informaţii (consult, analize, etc.) imediat ce au
fost preluate, fiind vizibile aproape instantaneu colaboratorilor autorizaţi
- medicul din ambulatoriul de specialitate poate controla pacientul şi evoluţia stării de sănătate
a acestuia „de la distanţă”, prin intermediul medicului de familie (monitorizarea tensiunii arteriale,
monitorizarea efectelor adverse, etc.), fără a mai fi nevoie şi de deplasarea bolnavului, uneori pe
distanţe lungi
- transmiterea datelor la distanţă (TC, RMN, situaţii de urgenţă)
- întocmirea rapidă a rapoartelor şi situaţiilor, cu listarea doar a documentelor de care este
nevoie, cu posibilitatea multiplicării lor
- reducerea consumului de hârtie, cu implicaţii evidente asupra mediului
- reducerea spaţiilor necesare arhivării datelor stocate pe suport de hârtie, cu reducerea
cheltuielilor necesare întreţinerii în bune condiţii a acestora pentru o perioadă lungă de timp
- comunicarea rapidă a datelor, cu păstrarea formei originale
- securizarea accesului la bazele de date şi a informaţiei stocate mult mai bine ca în cazul hârtiei,
cu posibilitatea determinării accesului limitat la anumite informaţii
- folosind dispozitivele mobile de stocare (memory stick, chiar laptop) îţi poţi „muta cabinetul”
oriunde doreşti sau partaja foarte uşor informaţiile cu colegii şi subalternii
Dezavantajele informatizării sunt:
- logistica necesară (computer, imprimantă, conexiune sigură la internet) relativ scumpă, deşi
sistemele se ieftinesc progresiv pe măsura dezvoltării tehnologice
- crearea unei baze de date eficiente, care să corespundă nevoilor generale dar şi individuale mai
greu de realizat, testarea acesteia, actualizări repetate, cu creşterea cheltuielilor
- reticenţa în folosirea computerului şi a bazelor de date, a aplicaţiilor software în general
- lipsa de îndemânare şi a experienţei în folosirea sistemelor de calcul electronic
- pătrunderea unor persoane neautorizate şi rău intenţionate în aceste baze de date (dar acest
lucru este valabil şi la stocarea datelor medicale pe hârtie)
- distrugerea bazelor de date (la fel şi la hârtie, cu menţiunea că în cazul arhivării electronice
copiile de siguranţă se obţin incomparabil mai simplu decât în cazul hârtiei)
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
22
- un consum de electricitate crescut necesar întreţinerii acestor dispozitive de stocare şi acces,
- arhivarea periodică a datelor pentru prevenirea pierderilor şi a distrugerilor
- în cazul gestionării bazelor de date mari şi foarte mari este necesar echipament electronic
performant, mai scump
- necesitatea instruirii suplimentare a personalului medical în vederea operării pe calculator
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
23
Rolul dozărilor de cupru şi ceruloplasmină în
diagnosticul bolii Wilson
Dr. Liliana Lup - medic primar medicină de laborator,
Laboratorul Synevo Satu Mare
Cuprul este un element esenţial organismelor vii, fiind cofactor pentru numeroase enzime, intervine
în metabolismul fierului, hematopoieză, sinteza porfirinei şi în numeroase procese metabolice. De
asemenea este cofactor esenţial unui număr mare de proteine implicate în reacţiile de oxidoreducere
(citocromoxidaza, monoaminooxidaza, tirozinaza şi superoxid dismutaza), legând sau activând oxigenul.
Conţinutul cuprului la adulţi variază între 100-150 mg, distribuţia sa în diferite organe fiind
variată; cel mai ridicat conţinut -2,75-17µg/g substanţă uscată- se întâlneşte în ordinea descrescândă
în ficat, creier, inimă, rinichi, iar cel mai scăzut în glandele endocrine, muşchi şi oase.
Aproximativ o treime din cuprul ingerat este absorbit la nivelul stomacului şi duodenului, apoi
este transportat la ficat sub formă de complex cu o albumină. Complexele sunt disociate la nivelul
membranei hepatocitare şi cuprul liber este transferat în hepatocite, unde se formează ceruloplasmina,
care este secretată în ser. Această formă reprezintă circa 90- 95% din cuprul plasmatic. Ceruloplasmina
este reciclată în lizozomii din hepatocite, având drept rezultat eliberarea cuprului, care este apoi
eliminat prin bilă. Resturile de cupru plasmatic legat de albumină sunt excretate în urină. În boala
Wilson absorbţia şi transportul cuprului la ficat sunt normale, cuprul absorbit însă formează o cantitate
mică de ceruloplasmină, acumulându-se în exces în ficat, unde produce agresiuni toxice. Concomitent,
excreţia urinară de cupru este mult crescută.
Ceruloplasmina este o alfa 2-globulină, conţine 0,30% Cu şi 7% glucide formate din hexoze şi
acid neuraminic. Fiecare celulă de neuroplasmină conţine 8 atomi de cupru dintre care 4 sub formă
de Cu (II) şi 4 sub formă de Cu (I), legaţi într-un mod încă neelucidat prin resturi de tirozină,
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
24
histidină şi leucină. Ceruloplasmina intervine în transferul secundar al cuprului de la ţesuturile
extrahepatice către ficat şi asigură excreţia lui prin bilă.
Patogeneza
Boala are transmitere autosomal recesivă, gena anormală fiind situată pe braţul lung al
cromozomului 13 (q14-21); această genă ATP7B codifică o proteină transportoare a cuprului, care
funcţionează ca o pompă folosind ca sursă de energie ATP. S-au descoperit circa 200 de mutaţii la
nivelul acestei gene. Mutaţiile masive care produc o distrucţie completă a genei conduc la forme
severe de boală, cu apariţia precoce a simptomatologiei, la vârsta de 2-3 ani. Semnificativ este faptul
că la bolnavii din cadrul aceleiaşi familii există aceleaşi mutaţii. Boala apare în cazul homozigoţilor
(cca. 1% din populaţie), heterozigoţii putând prezenta valori scăzute ale ceruloplasminei serice, dar
nu dezvoltă boala şi nu necesită tratament. Legătura apropiată dintre locusul genei specifice bolii
Wilson şi alţi indicatori cunoscuţi pe acest cromozom (13) face posibilă identificarea stării de purtător,
permiţând diagnosticul prenatal (2) şi în funcţie de complexitatea mutaţiilor descoperite, putându-se
stabili momentul optim pentru iniţierea tratamentului şi eventual terapia genică.
Defectul metabolic în boala Wilson constă în imposibilitatea menţinerii unei balanţe apropiate
de zero a cuprului în organism. Excesul de cupru, care în cantităţi mici este esenţial pentru viaţă, se
acumulează din cauza lizozomilor hepatici, care blochează mecanismul de excreţie al cuprului în bilă,
clivat catabolic de ceruloplasmină.
Capacitatea hepatocitelor de a stoca cupru este depaşită şi astfel acesta este eliberat în sânge,
aparând depozitarea extrahepatică. Fiziologic tot cuprul din ţesuturi şi plasmă este element protetic,
intrând în constituţia proteinelor cu cupru: citocromoxidaza, tirozinaza, superoxid dismutaza,
ceruloplasmina. În boala Wilson există mai mult cupru decât poate fi legat de proteinele specifice, el
fiind la fel de toxic ca şi fierul sau zincul nelegat de proteine.
Consecinţele patologice ale acumulării de cupru apar iniţial în ficat, precoce. La microscopul
electronic se observă încărcarea grasă şi depozite de glicogen, lărgirea celulelor Kupfer şi balonizarea
hepatocitelor, ca şi anomalii mitocondriale (vacuole mari, care conţin material granular). Decesul se poate
produce din cauza depunerilor de cupru de la nivelul SNC, provocând necroza neuronilor. În rinichi
depunerile de cupru produc puţine modificări structurale şi nu alterează în general funcţia renală.
Nou-născuţii au niveluri scăzute de ceruloplasmină în plasmă şi concentraţii hepatice crescute de
cupru. Fiziologic, în timpul primului an de viaţă aceste valori tind să se normalizeze, în timp ce la
bolnavii cu boala Wilson concentraţia de cupru hepatic rămâne ridicată. Manifestările clinice ale
excesului de cupru sunt totuşi rare înaintea vârstei de 5-6 ani, iar circa jumătate dintre pacienţi rămân
asimptomatici până la adolescenţă.
Tabloul clinic
Organ afectat
Tablou clinic
Ficat
ciroză, hepatită cronică activă, insuficienţă hepatică fulminantă
bradichinezie, rigiditate, tremor, ataxia, diskinezie, disartrie, modificări
Sistem nervos
cognitive, afective, comportamentale, psihoze
Ochi
inel Kayser-Fleischer, cataractă tip ”floarea soarelui”
Sânge
hemoliză, coagulopatie
Rinichi
defecte tubulare renale, diminuarea filtratului glomerular, litiaza renală
Inima
cardiomiopatie, aritmie
Muşchi şi oase
osteomalacia, osteoporoza
Tract gastrointestinal
colelitiază, pancreatită, peritonite bacteriene spontane
Organe endocrine
amenoree, avort spontan, pubertate întârziată, ginecomastie
Piele
hiperpigmentare, acanthosis nigricans
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
25
Manifestările la debut pot fi hepatice (mai frecvente în copilarie), neurologice (debut mai frecvent
după 20 ani) şi mai rar ambele.
Manifestările clinice ale BW sunt foarte variate dar au tendinţa de a respecta un pattern familial.
În principiu cu cât bolnavul este mai tânăr la debut, cu atât există o frecvenţă mai mare pentru
afectarea hepatică, care poate fi: hepatomegalie însoţită sau nu de splenomegalie, hepatită acută,
hepatită fulminantă, hepatită cronică agresivă sau ciroză. Hepatita acută este frecvent autolimitată,
manifestându-se în principal prin prezenţa sindromului hepatopriv. Hepatita fulminantă se
caracterizează prin icter progresiv, ascită, hipoalbuminemie şi creşterea enzimelor hepatice în plasmă.
Ea poate fi însoţită de anemie hemolitică rezultată în urma eliberării cuprului din hepatocitele
necrozate. Anemia hemolitică este frecvent autolimitată, specifice fiind prezenţa sferocitelor şi testul
Coombs negativ, dar asocierea ei cu hepatita acută fulminantă conduce la un prognostic infaust.
Boala parenchimului hepatic poate persista după hepatita acută sau se poate dezvolta insidios, fără o
boală acută anterioară, într-un tablou clinic şi histologic care nu poate fi distins de hepatita agresivă
cronică şi este acompaniat de ciroză (cu HTP, ascită, edeme, sângerări din varice esofagiene).
La cca. 40% din pacienţi, debutul poate fi prin manifestări extrahepatice. Tulburările neurologice
şi psihiatrice sunt primele care apar, în cadrul debutului tardiv al bolii (după adolescenţă) şi sunt
întotdeauna acompaniate de inelele Kayser-Fleischer (IKF). Acest depozit auriu de cupru în membrana
Descemet a corneei nu afectează vederea. Rar, IKF pot fi acompaniate de cataractă (“în floarea
soarelui“). Absenţa IKF (la examenul cu lampa cu fantă) la un pacient cu manifestări neurologice sau
psihiatrice exclude diagnosticul de BW.
Primele manifestări neurologice sunt tulburările de motricitate, frecvent de tip extrapiramidal,
iar în evoluţie sunt notate tremur intenţional, spasticitate, coree, disfagie şi dizartrie. Modificările
senzoriale sunt absente.
Tulburările psihiatrice sunt foarte frecvente şi se manifestă prin paranoia, deliruri şi comportamente
de tip schizoid, care nu pot fi distinse de schizofrenie, psihoze maniaco-depresive; aceste tulburări
când apar la copii, nu devin manifeste decât la pubertate.
La cca. 10% din pacienţi, debutul clinic nu se manifestă nici prin tulburări hepatice, nici prin
afectare SNC, boala se poate manifesta în aceste cazuri prin afectare neuroendocrinologică şi anume:
ginecomastie, pubertate întârziată, amenoree primară sau secundară.
Afectarea renală se manifestă prin hematurie, proteinurie, sindromul Fanconi şi acidoză tubulară
renală, dar apar mai frecvent la pacienţii netrataţi şi nu produc boala clinică manifestă renală. Alte
condiţii asociate BW pot cuprinde pancreatită, cardiomiopatie, osteoporoză sau osteomalacie.
Diagnostic
Diagnosticul bolii Wilson reprezintă încă o provocare pentru clinician, datorită pe de o parte
heterogenităţii clinice, iar pe de altă parte criteriilor de diagnostic imperfecte. Diagnosticul pozitiv se
bazează pe testele de laborator ce indică afectarea metabolismului hepatic al cuprului în prezenţa
suspiciunii clinice de boală. Orice pacient tânăr ce prezintă creşterea inexplicabilă a transaminazelor,
boală hepatică progresivă şi/sau simptome neuropsihiatrice, trebuie evaluat pentru boala Wilson.
Scăderea nivelului seric al ceruloplasminei se întâlneşte la 75% dintre pacienţii cu afectare hepatică.
Cu toate acestea, niveluri scăzute pot fi întâlnite şi în alte situaţii clinice (aceruloplasminemie,
malnutriţie severă, sindrom nefrotic, hepatopatii severe de alte etiologii, purtători heterozigoţi), în
timp ce în formele severe de hepatită wilsoniană ceruloplasmina poate fi normală. Cupremia poate fi
normală în hepatita fulminantă, prin eliberare masivă din hepatocitele necrotice. Creşterea izolată a
cuprului urinar nu este diagnostică, în schimb cupruria poate fi utilizată ca metodă de monitorizare a
eficienţei tratamenului chelator. Inelul Kayser-Fleischer este prezent doar la 35-45% dintre pacienţii
cu afectare hepatică izolată. Prezenţa sa, ca şi creşterea izolată a concentraţiei cuprului hepatic nu sunt
suficiente pentru diagnostic, ambele putând fi întâlnite în hepatopatii colestatice de alte etiologii.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
26
Identificarea genei de susceptibilitate (ATP7b) nu a rezolvat problema diagnosticului în boala Wilson
din cauza heterogenităţii alelice şi disponibilităţii limitate a testelor moleculare.
Determinările paraclinice
În laboratorul nostru se poate doza ceruloplasmina şi cuprul (plasmatic şi urinar). Dozarea
ceruloplasminei se efectuează din ser printr-o metodă automată (imunoturbidimetrică). Valorile
normale la adult se situează între 20-60 mg/dL. La nou-născut şi sugar nivelurile de ceruloplasmină
sunt cu aproximativ 50% mai mici decât cele ale adultului, de aceea acest test nu poate fi folosit
pentru diagnosticul bolii Wilson în cursul primului an de viaţă.
Dozarea cuprului se poate face din plasmă şi din urină, iar metoda folosită este spectrometrie cu
absorbţie atomică.
Valori de referinţă:
Cuprul seric (plasmatic)
< 4 luni: 8.9-46 μg/dL;
4-6 luni: 25-108 μg/dL;
7-12 luni: 51-133 μg/dL;
1-5 ani: 83-152 μg/dL;
6-9 ani: 83-133 μg/dL;
10-13 ani: 83-121 μg/dL;
14-19 ani
- F: 70-159 μg/dL;
- B: 64-114 μg/dL;
Adulti
- F: 76-152 μg/dL;
- B: 70-140 μg/dL.
Cuprul urinar
2-80 μg/L (pentru probele de urină spontană)
3-35 μg/24h (pentru probele de urină colectate în 24 ore)
Factor de conversie: μg/dL x 0.157 = μmol/L; μmol/L x 6.37 = μg/dL.
Cazuri de boală Wilson
Caz 1:
- F: 17 ani, din mediul rural; fără APP semnificative
- Debut acut cu icter şi febră de 1 săptămână; epistaxisuri mici intermitente
- Clinic: hepatosplenomegalie
- Eco abdominal: căi biliare normale, fără HTP, fără ascită, fără formaţiuni tumorale
- Laborator: anemie şi leucopenie uşoare; icter hepatocelular bil.T = 16 mg/dl; ALT = 89 U/L,
AST = 92 U/L, INR =2,3, markeri virali negativi, uree = 90 mg/dL, creatinina = 1,8 mg/dL
- Este suspectată o leptospiroză care este infirmată prin test serologic; anamneza negativă pentru
intoxicaţie medicamentoasă sau cu ciuperci
- Se solicită la laborator determinări de ceruloplasmină şi cupru urinar: ceruplasmina 18 mg/dl,
Cu urinar = 1400 μg/24 h
- Ex. oftalmologic negativ
- Se începe tratamentul chelator; va intra în programul de transplant hepatic
Caz 2:
- B: 22 ani cunoscut de aproximativ 3 ani cu o afecţiune hepatică cronică de etiologie neclară
(markeri virali negativi) este internat într-un serviciu de psihiatrie pentru tulburări de personalitate;
ulterior dezvoltă tulburări de coordonare a mişcărilor.
- Laborator: transaminaze uşor crescute, bilirubină normală
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
27
- Se suspectează boala Wilson şi se solicită testele specifice: ceruloplasmină <3,2 mg/dL, Cu
plasmatic 5,3 μg/dL, Cu urinar 850 μg/24 h
- Biopsie hepatică pozitivă
Caz 3:
• B: 21 ani cunoscut de aproximativ 4 ani cu o afecţiune hepatică cronică de etiologie neclară
(markeri virali negativi)
• Clinic: hepatosplenomegalie, modificări neurologice
• Laborator: transaminaze uşor crescute, bilirubină normală, AMA-negativ, markeri virali
negativi. În antecedente trombocitopenie şi anemie microcitară hipocromă
• Pentru elucidarea diagnosticului se cere:
ceruloplasmina <3.0mg/dL, Cu plasma = 28.58 μg/dL, Cu urina r= 199 μg/24 h, Transferina
= 2.2 g/L, Feritina = 438.6 ng/mL
• Se va trimite cazul pentru puncţie biopsie hepatică
Caz 4:
- B: 52 ani este cunoscut de peste 5 ani cu hepatită cronică cu markeri virali negativi; ANA,
ASMA, AMA, LKM1 negativi; nu este consumator de etanol; a refuzat biopsia hepatică
- AST: 142 U/L, GGT: 125 U/L, HLG normală
- Eco: hepatomegalie cu structură neomogenă, splina la limita superioară a normalului, VP cu
diametru normal
- Gastroenterologul solicită teste pentru boala Wilson: ceruloplasmina = 19 mg/dL, Cu plasmatic
= 86.5 μg/dL (normal), Cu urinar = 194 μg/24 h.
- Ex. oftalmologic: inel K-F prezent.
Concluzie
În lipsa determinărilor genetice (datorate heterogenităţii alelice şi a disponibilităţii limitate a
testelor moleculare) dozările de ceruloplasmină şi cupru reprezintă cele mai importante investigaţii
paraclinice menite să susţină diagnosticul de boală Wilson.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
28
Disgenezia gonadică mixată cu pseudohermafroditism
feminin. Discuţii pe marginea unui caz de variantă Turner
dr. Bauer Adalbert, medic primar pediatru, doctor în medicină,
SCM Caritas Medica
În 1938 H.H.Turner a descris sindromul de disgenezie gonadică, denumit de atunci sindrom
Turner, caracterizat prin nanism dismorfic, infantilism genital, amenoree primară, malformaţii
congenitale de diferite forme clinice. Sindromul Turner este o formă de manifestare a hipogonadismului
primar la copii de sex feminin, cu gonadele rudimentare situate în locul ovarelor, cărora nu se poate
determina nici-un fel de caracter de sex.
După observaţiile publicate de Turner numeroşi autori au publicat şi ei despre acest sindrom.
Astfel Apley şi Varney au sesizat valorile superioare de secreţie a gonadotropinelor. Wilkins şi
Fleischmann evocă ca o cauză a sindromului agenezia ovariană. Polani şi colaboratorii stabilesc
negativitatea de cromatină. Abia la 21 de ani de la descrierea sindromului Ford demonstrează că
purtătoarele prezintă o monosomie X.
În 1943 G. Flavel descrie primele cazuri la băieţi, de atunci de ordinul sutelor, în timp ce numărul
cazurilor diagnosticate la fete este incomparabil mai mare.
Studiul clinic
Cele 7 cazuri descrise iniţial de Turner între 15-23 de ani prin triada clasică: infantilism, pterigium
coli şi cubitus valgus, ulterior au fost îmbogăţite cu o serie de elemente clinice noi ca: nanism,
infantilism sexual, agenezia ovariană, cromatin negativitate, prezenţa cromosomului X 45 şi alte
malformaţii congenitale. Aceste malformaţii congenitale sunt atât de caracteristice încât Ferguson şi
Smith le-au prezentat ca stigmatele Turner. În cadrul tabloului de bază sunt amintite următoarele
(care corespund şi observaţiilor noastre): limfedemul periferic la nou născut, pterigium coli, torace
larg în formă de scut cu mameloane îndepărtate nedezvoltate, hipopigmentaţie, stenoza istmului
aortic, scurtarea metatarsianului şi metacarpianului IV, unghiile hipoplasice, nevi pigmentari
numeroşi.
La aceste simptome se adaugă semne facultative: inserţie posterioară joasă a părului, ptoză
palpebrală, gura “de crap”, epicanthus, faţă “de sfinx”, palatum ogivale, micrognaţie, baza lărgită a
nasului, dezvoltarea şi implantarea defectuoasă a dinţilor, gât scurt, malformaţii congenitale
cardiovasculare şi uro-renale, cutis laxa.
În cazuistica nostră motivul principal al adresabilităţii în sindromul Turner a fost nanismul de
etiologie neprecizată, urmat de amenoreea primară considerată ca un semn patognomonic (la copilului
mare), iar în perioda de nou născut limfedemul congenital.
Formele atipice ale sindromului Turner determină forme clinice incomplete cu participarea
bizară a simptomelor mai sus menţionate, precum şi forme variate din punct de vedere citogenetic. În
aceste forme lipseşte un simptom sau mai multe, sau unele sunt mai pronunţate. În unele cazuri poate
lipsi pterigium coli, fiind decelabilă doar la vârsta de pubertate. Tulburările de creştere pot fi
semnificative doar la pubertate. Tabloul gonadic are o varietate largă: de la ovare rudimentar dezvoltate
până la hermafroditism veritabil pot fi prezente toate formele de trecere. În aceste forme atipice
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
29
organele genitale externe pot avea caractere de intersexualitate, fenomen pe care nu îl întâlnim în
Turner clasic.
Forme de prezentare clinică în pediatrie:
1-Aplazia gonadică corespunde sindromului Turner adevărat, la subiecţi cu fenotip feminin şi cu
absenţa unui unui cromozom sexual.
2-Disgenezie gonadică incompletă; din punct de vedere morfologic subiecţii prezintă ovare
rudimentare, iar din punct de vedere funcţional ovarul este inexistent, fenotipul este feminin.
3-Disgenezie gonadica incompletă cu fenotip ambigen; organele genitale externe au fie aspect
feminin cu hipertrofia clitoridiană, fie masculin cu hipospadias, realizând toate gradele de
intersexualitate. Această formă se numeşte şi disgenezia gonadica intricată sau mixată, formă de care
ne vom ocupa prin prezentarea pe marginea unui caz. Somatic bolnavul se aseamănă cu sindromul
Turner, dar de înălţime mai mare, cu stigmate morfologice mai puţine la număr. Este un sindrom
caracterizat prin fenotip incert sau masculin, organele genitale în unele cazuri ambigue, disgenezie
gonadică, sex-cromatină negativă, mozaicism XO/XZ şi incidenţa crescută a tumorilor gonadice.
Prezentare de caz
Eleva M.N. de 9 ani din comuna Batarci a fost adusă la serviciul nostru cu suspiciune de
cardiopatie congenitală. La examenul clinic obiectiv ne-au impresionat caracterele morfologice foarte
asemănătoare cu sindromul Turner: facies de sfinx cu micrognatie, torace globulos, mameloane
îndepărtate, degete scurte, cutis laxa, dar înainte de toate modificările organelor genitale externe care
ne-au furnizat argumente de certitudine pentru diagnosticul pozitiv.
Redăm mai jos elementele clinice şi morfologice:
- Psihic: retard mintal moderat
- Extremitate cefalică: faţă rotundă, hipoplazie mandibulară, micrognatie, faţă de sfinx din
profil, linia posterioară de iserţie a părului coborâtă. Ochi: strabism convergent, ptoză palpebrală
bilaterală, hipertelorism. Urechi mai jos inserate. Nas cu baza lărgită. Gura: palat înalt, arcuit (boltă
ogivală), mandibulă mică
- Gât mai scurt, palmat
- Torace: trunchiul dezvoltat mai mult antero-posterior (aspect globulos) cutie toracică largă,
bine dezvoltată cu aspect de platoşă, mameloane îndepărtate, implantate lateral, pectus excavatum,
- Schelet: falange scurte, clinodactilie, cubitus valgum, scurtarea metatarsului şi metacarpului al
V-lea, degetul al V-lea încurbat, unghiile hipoplazice
- Cutanat: cutis laxa, cutis hiperelastica.
- Examenul organelor genitale externe:
- ambiguitate
- labii hipoplazice
- formaţiune de phallus cu orificiu uretral penian; menţionăm că phallusul poate fi confundat
cu un clitoris şi numai o examinare atentă poate furniza relaţii certe
- există o scobitură uretrală ventrală şi meat uretral
Din cauza condiţiilor de dotare tehnică nu am reuşit să executăm analiza cromozomială completă,
examinarea cromatinei sexuale, studii hormonale complexe, uretrovaginograma şi examinarea
endoscopică, explorarea chirurgicală completată cu biopsie.
Concluzii
1. Am prezentat un caz de disgenezie gonadică formă mixată sau incompletă, cu fenotip ambigen,
având caracterele morfologice incomplete ale sindromului Turner şi ambiguitatea organelor genitale
externe.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
30
2. Am trecut în revistă istoricul, semiologia sindromului Turner şi formele clinice ale disgeneziei
gonadice.
3. Cazul nostru a fost depistabil din cauza prezenţei unor caractere morfologice ale sindromului
Turner şi a modificărilor organelor genitale externe caracteristice, acestea fiind un element de
diferenţiere de Turnerul adevărat.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
31
Sinteza terapeutică a pacienţilor cardiovasculari cu
patologie asociată
dr. Negru Alina, medic rezident an III medicina familiei
Adresabilitatea mare către medicul de familie conduce la necesitatea de a evalua toate bolile
cronice ale pacientului precum şi patologia asociată acestor boli. Frecvent medicul de familie trebuie
să trateze bolnavi afectaţi de boli multiple cu legături patogenice între ele, care impun o anumită
atitudine terapeutică. Pacientul cardiovascular cu patologie asociată este obişnuit în cabinetul
medicului de familie. Sinteza terapeutică este una din funcţiile specifice ale medicinei de familie.
Medicul de familie acordă ingrijiri pe termen lung, de ani sau decenii, ceea ce face că bolile cronice să
fie o problemă esenţială pentru practician. Starea de sănătate a populaţiei este sever grevata de frecvenţa
şi complicaţiile bolilor cardiovasculare. Una din principalele căi de influenţare a indicatorilor din
sănătate este monitorizarea corectă a bolilor cronice şi în special a celor cardiovasculare. Pacientul cu
patologie asociată este cu atât mai mult o problemă importantă şi din păcate, frecventă în practica
noastră de zi cu zi.
Principii terapeutice în bolile cardiovasculare:
- tratament nonfarmacologic
(schimbarea stilului de viaţă, combaterea factorilor de risc
modificabili: alimentaţie, fumat, sedentarism, reducerea stresului).
- tratament medicamentos
- tratamentul bolilor cauzale
- tratamentul bolilor agravante
- tratamentul chirurgical
Clasele de medicamente utilizate în bolile cardiovasculare:
Betablocante:
- selective: blochează receptorii beta 1 şi beta 2 (propranolol, nadolol, sotalol)
- neselective: blochează doar receptorii beta
1 (metoprolol, atenol, betaxolol, bisoprolol,
nebivolol, carvedilol, labetolol)
Blocante ale canalelor de calciu:
- verapamil: cu acţiune predominanţa pe miocard, mai puţin pe vase
- diltiazem: cu acţiune predominant pe vase
- dihidropiridine: acţiune predominant pe vase
Diuretice:
- tiazidice: cu acţiune medie (hidroclorotiazida)
- de ansă: au efect rapid, intens, dar de durată scurtă (furosemid)
- antialdosteronice: economisesc K (spironolactona)
IEC: inhibă enzima ce transformă angiotensina I în II (captopril, enalapril, lisinopril, quinapril,
trandolapril, ramipril, perindopril, fosinopril)
Blocanţii receptorilor de angiotensină (ARB): telmisartan, losartan, valsartan, irbesartan
Alfablocante
Alte clase de medicamente utilizate în bolile cardiovasculare:
- digitalice
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
32
- nitraţi: nitroglicerina, izosorbid mononitras, izosorbid dinitras
- alfa-betablocante: carvedilol
- antiadrenergice centrale: clonidina, metildopa
- antiagregante: aspirina, dipiridamol, clopidogrel
- statine: simvastatin, atorvastatin
- fibraţi: fenofibrat
- metabolice: trimetazidina
1. Bolnavi cardiovasculari cu afecţiuni interdependente
Boala cardiovasculară şi DZ: pacientul diabetic cu hipertensiune este o problemă specială în ceea
ce priveşte tratamentul deoarece mulţi agenţi utilizaţi pentru a scădea presiunea sanguină pot afecta în
sens nefavorabil metabolismul glucozei. IEC pot fi utili în special la aceşti indivizi, necunoscându-se
efecte adverse asupra metabolismului glucidic său lipidic, putând reduce la minumum dezvoltarea
nefropatiei diabetice prin scaderea rezistenţei vasculare renale şi a presiunii de perfuzie renală, factorul
principal care stă la baza alterării renale la aceşti pacienţi. În tratamentul bolilor cardiovasculare şi DZ
alături de IEC se mai utilizează sartani, blocantele canalelor de calciu, indapamida. De evitat în acest
caz sunt: diuretice tiazidice, betablocante în doze mari.
Boala cardiovasculară şi dislipidemia: riscul cardiovascular creşte cu 2-3 % pentru fiecare procent
de creştere a concentraţiei colesterolului total. Tratamentul cu statină este indicat pentru toţi pacienţii
cardiovasculari sau cerebrovasculari pentru prevenţie secundară, iar pentru dislipidemii tratament cu
fibraţi şi statine.
HTA şi boala cardiacă ischemică: HTA este asociată cu creşterea riscului evenimentelor clinice
nedorite ale aterosclerozei coronariene ca şi creşterea riscului accidentelor vasculare cerebrale, în plus
hipertrofia ventriculară stângă care rezultă datorită HTA susţinute, agravează ischemia. Există dovezi
că tratamentul eficient pe termen lung al hipertensiunii poate reduce circumstanţele de apariţie a
evenimentelor coronariene nefavorabile. Astfel se folosesc: betablocante, IEC, ARB, blocantele
canalelor de calciu, diuretice, antiagregante. În angina Prinzmetal de elecţie sunt blocantele canalelor
de calciu.
HTA şi IM: tratamentul hipertensiunii cu betablocante, IEC, ARB, blocante ale canalelor de
calciu, statine, scade incidenţa infarctului. De evitat: vasodilatatoare directe (hidralazina, minoxidil).
Boala cardiovasculară şi AVC: infarctul cerebral este secundar aterosclerozei crescute observată la
pacienţii hipertensivi, în timp ce hemoragia cerebrală este rezultatul atât al presiunii arteriale crescute
cât şi al dezvoltării microanevrismelor vasculare cerebrale. Astel ca şi tratament trebuie redusă TA cu
prudenţă pentru că dacă se scade brusc poate să apara riscul de agravare a ischemiei: TA trebuie ţinută
sub 135-140/ 85-90 mmHg. Tratamentul HTA este cel mai important pentru prevenţia AVC. De
elecţie sunt IEC, diuretice, blocantele canalelor de calciu, ARB, statine, iar de evitat: inhibitori
alfaadrenergici (prazosin, rezerpina).
HTA şi IC: creşteri bruşte ale TA ce pot surveni uneori în HTA secundară renală sau prin
administrarea discontinuă a medicaţiei antihipertensive pot duce la decompensare cardiacă.
Tratamentul de elecţie constă în: IEC, carvedilol sau betablocante, diuretice, antialdosteronice+/-
digoxina, ARB.
HTA şi tulburările de ritm: în tahiaritmii tratament cu betablocante, verapamil, iar în bradiaritmii:
vasodilatatoare periferice, IEC, blocante ale canalelor de calciu.
HTA secundară: rară (5-10 % din totalul adulţilor cu HTA). Tipuri de HTA secundară:
- renoparenchimatoasă (glomerulonefrite, boala polichistică, hidronefroza)
- renovasculară (stenoza aortei renale, compresiuni extrinseci)
- endocrină: (feocromocitom, sindr. Cushing, aldosteronism primar, acromegalia, hipertiroidie,
hipotiroidie, hiperparatiroidism)
- cardiovasculară (coarctaţia de aortă, insuficienţă aortică)
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
33
- boli neurologice:
(tumori cerebrale, porfirie, intoxicaţia cu Pb, tetraplegie, traumatism
craniocerebral)
- boli hematologice: policitemia vera, poliglobulie
- postmedicamentoasă: după antiastmatice, preparate de gluco- şi mineralocorticoizi,
anticoncepţionale, preparate de tiroidă.
Se tratează de câte ori este posibil cauza.
2. Bolnavi cardiovasculari cu afecţiuni asociate:
Bolnavi cardiovasculari cu patologie renală asociată: HTA netratată poate deteriora în timp
capilarele sanguine din rinichi cauzând cicatrizarea nefronilor (nefroscleroză). Bolile renale cronice
severe pot de asemenea duce la creşterea presiunii sanguine atunci când rinichiul nu mai este capabil
să îndepărteze apa şi sodiul din sânge. În unele cazuri este dificil de a determina dacă HTA cauzează
boala renală sau boala renală duce la creşterea presiunii sanguine. Astfel de elecţie este tratamentul cu:
IEC, ARB, blocantele canalelor de calciu, diuretice, betablocante, alfa-betablocante.
3. Categorii speciale de pacienţi cardiovasculari
Bolnavul cardiovascular vârstnic: pune probleme serioase de tratament deoarece are o patologie
veche, progresivă. Uneori HTA sistolica pură are un debut tardiv. Tratamentul trebuie administrat
gradat, având în vedere particularităţile vârstei: diuretice tiazidice, blocante ale canalelor de calciu,
IEC, ARB, iar de evitat alfaagoniştii centrali.
Boli cardiovasculare la copii şi adolescenţi: cel mai frecvent HTA secundară, urmată de boli
congenitale, HTA esenţială fiind rară; apare la copii cu istoric familial, obezi, cu probleme psihice de
adaptare. Se caută întâi eventuala cauză. Uneori tratamentul nonfarmacologic este suficient: reducerea
greutăţii corporale, exerciţii fizice, modificarea alimentaţiei. Tratamentul farmacologic de elecţie se face
cu: betablocante, uneori IEC, ARB, iar ca a doua opţiune diuretice, blocante ale canalelor de calciu.
Bolile cardiovasculare şi sarcina: stenoza mitrală este cea mai frecventă leziune valvulară întâlnită
în cursul sarcinii. În funcţie de gradul stenozei mitrale cresc riscul complicaţiilor comune ale barajului
mitral: edemul pulmonar acut, hemoptiziile severe. Stenoza mitrală creşte riscul de endocardită
bacteriană, în special în timpul travaliului şi al expulziei. Ca şi tratament se recomandă repaus,
diuretice, cardiotonice. Sarcina poate determina apariţia HTA la femei care sunt normotensive
înaintea sarcinii sau poate agrava HTA la femei care sunt hipertensive înaintea sarcinii. HTA este a
două cauză de mortalitate maternă pentru că duce la preeclampsie, eclampsie care constituie mari
urgenţe obstreticale, necesitând internarea de urgenţă, tratament medical intensiv care să reducă
progresiv TA, scaderile bruşte ale TA fiind contraindicate deoarece pot compromite perfuzia placentară.
Se face screening pentru pacientele cu risc (nuliparitate, istoric familial de eclampsie, sarcină multiplă,
HTA, primipară in vârstă, etc). Pentru tratament: vasodilatatoare diuretice (hidralazina), stimulatori
adrenergici centrali (metildopa, clonidina), betablocante, blocantele canalelor de calciu, iar de evitat:
diuretice, IEC, ARB, nitroglicerina, nitropusiat.
Bolnavi cardiovasculari cu boli psihice: în cazul bolnavilor cardiovasculari ce suferă de depresie şi
anxietate riscul unui accident cardiac este de 26 % faţă de numai 13 % la subiecţii care nu suferă de
aceste tuburări. Tratamentul pentru boala cardiovasculară se face cu: alfablocante, IEC, ARB,
blocantele canalelor de calciu, iar dintre clasele de medicamente de evitat amintim: metildopa,
rezerpina, prazosin +/- betablocante. Tratamentul de elecţie pentru boala psihică este: medazepam,
fluoxetina, bromazepan, zopiclonum, zolpidemum, tianeptinul, iar contraindicate sunt: antidepresivele
triciclice, inhibitori IMAO, imipramina.
Boala cardiovasculară şi atitudinea necooperantă: se preferă combinaţii fixe sau medicaţie cu
administrare unică. Complianţa la tratament este influenţată de relaţia medic-pacient, reacţii adverse,
tipul medicamentelor, influenţa familiei, influenţa costurilor. Ea este mai slabă la pacienţii
asimptomatici, la pacienţii vârstnici, la pacienţii cu educaţie modestă, dar foarte bună la pacienţii
anxiosi.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
34
Concluzii:
Patologia cardiovasculară reprezintă cea mai frecventă cauză de mortalitate, de aceea se impune o
cunoaştere cât mai amănunţită a tratamentului bolilor cardiovasculare şi a patologiei asociate.
Prin abordarea integrală a acestor bolnavi cu condiţii patologice speciale, medicul de familie este
cel care le poate influenţa decisiv starea de sănătate şi care poate preveni complicaţiile. Spre deosebire
de îngrijirile fragmentate şi episodice ale asistenţei medicale din alte specialităţi, medicul de familie
acordă îngrijiri pacientului, nu bolii.
Frecvent pacienţii noştri sunt grevaţi de condiţii patologice multiple, precum şi de condiţii psiho-
socio-economice, care influenţează decisiv atitudinea terapeutică. Medicina familiei încearcă să
evalueze toate aceste condiţii, într-o manieră de abordare integrală a bolnavului, influenţând
semnificativ statistic starea de sănătate a populaţiei.
Bibliografie
1. Harisson, ediţia 14, pag 1512, 1523-1537
2. Lazăr Aurel, Lazăr Liviu, Magheru Sorina, Magheru Florin: Medicină internă:
bolile pulmonare şi cardiovasculare, Editura Universităţii din Oradea 2002, pag 204, 312, 316
3. Păun Radu, Leonida Gherasim: Tratat de medicină internă: bolile cardiovasculare, partea IV,
Editura Medicală, Bucureşti, 1998 pag 223, 229
4. Revista de cardiologie vol XXI nr. 1, 2006
5. Restian Adrian: Bazele medicinei de familie, vol I, Editura medicală
6. Stroescu Valentin: Farmacologie, ediţia V, editura All, 2002 pag 248, 273, 277
8. www.amf-b.ro/şi între boli cardiovasculare şi medicul de familie cardiologie
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
35
Duodenitele cronice la copil: duodenite sechelare după
infestaţii parazitare
Dr. Bauer Adalbert, medic primar pediatru, doctor în medicină,
SCM Caritas Medica
Pe când patologia duodenului la adult este dominată de ulcerul duodenal, la copii, pe baza
observaţiilor specialiştilor de gastro-enterologie infantilă, pe primul plan se situează duodenitele
cronice urmate ca frecvenţă de ulcerul duodenal şi malformaţiile congenitale ale cadrului duodenal.
Studiul sistematic al duodenitelor cronice la copii (în cadrul sindromului dureros abdominal cronic)
evidenţiază faptul că ele sunt în marea majoritate a cazurilor secundare şi numai în cazuri foarte rare
le găsim sub forma unei duodenite izolată.
Ascambeva a investigat mucoasa duodenală la copii suferinzi de afecţiuni digestive: gastrită
cronică dissecretorie, colecistite cronice, pancreatitele cronice, stările preulceroase şi alte afecţiuni ale
careurului digestiv supramesocolic, reuşind să pună în evidenţă cu ajutorul examinărilor endobioptice
diferite forme de duodenite din punct de vedere histopatologic după cum urmează:
1-forme
superficiale, 2-forme difuze, 3-forme atrofice secundare.
Procesele inflamatorii ale duodenului pot avea conform studiului nostru o etiologie polimorfă, dar
din punct de vedere etiologic înaintea afecţiunilor careurului digestiv (gastric-hepato-biliar-pancreatic)
pe prim plan se situează duodenitele parazitare, în primul rând cele sechelare după infestaţii parazitare
masive, nedepistate, netratate, cu evoluţie prelungită, cu Giardia. În aceste forme clinice de duodenite
de multe ori şi după asanarea medicamentoasă a infestaţiei cu giardia, din cauza modificărilor mucoasei
duodenale sechelare, sindromul dispeptic duodenal persistă mult timp, amendându-se numai după
refacerea mucoasei duodenale care necesită 3-6 luni. La aceşti copii reinfecţiile trebuiesc urmărite cu
multă atenţie, iar aplicarea oportună a tratamentului medicamentos se impune obligatoriu.
La copii lambliaza este o afecţiune care ocupă ca frecvenţă locul imediat următor oxiuriazei, trecând
înaintea ascaridozei (Gherman). În parazitoze ca lambliaza, taenia solium, taenia saginata, diphilobotrium
latum, ascaris lumbricoides, trichinella spiralis, strongiloides strecoralis, anchilostoma duodenală, în
faza intestinală a bolii se fixează în duoden, rezultatul fiind duodenita de acompaniament.
Unele manifestări duodenale, este adevărat mai rare, cu simptomatologia mai ştearsă, apar în realitate
în toate bolile parazitare ca urmare a acţiunii indirecte pe care o pot exercita paraziţii de la distanţă, pe
cale toxico-alergică. Pe materialul nostru de studiu, la copii suferinzii de trichocefaloză (parazit care se
localizează la alt segment intestinal) am întâlnit manifestări clinice ale unei duodenite asociate.
În practica pediatrică însă prin duodenitele prazitare înţelegem acele forme pe care le întâlnim în
cazurile de lambliază, strongiloidoză sau anchilostomiază, parazitoze ale căror unică sau cel puţin
principală localizare este duodenul.
Stuliul histologic: cercetările histologice recente şi-au îndreptat atenţia asupra eventualelor
modificări morfo-histologice pe care le-ar putea determina parazitul la nivelul duodenului. Diferiţi
autori (Brandborg, Cantor) au demonstrat că lambliile pătrund chiar în ţesuturi şi produc modificări
morfologice. Marecki, Parker semnalează un proces de alterare a funcţiilor celulare intestinale şi mai
puţin modificări morfologice. Stephan afirmă că lambliaza în 70-80 % din cazuri întreţine şi o duodenită
cu modificări endobioptice sau radiologice funcţionale sau morfologice duodenale (stază, duodenită).
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
36
Observaţiile noastre confirmă existenţa duodenitelor cronice postlambliazice, sau a duodenitelor
cronice sechelare după infestaţii masive şi prelungite cu giardia. În general este vorba de acele cazuri
de infestaţii cu lamblii, care nu au fost depistate după o evoluţie îndelungată (acuze clinice digestive:
disconfort digestiv cronic, cu durata de 3-6 ani) şi tratate tardiv. De multe ori neexaminarea la cald a
secreţiei duodenale de către laborator a făcut ca infestaţia cu lamblii să nu fie depistată, să evolueze pe
cont propriu, determinând modificări morfologice ale mucoasei duodenale.
În aceste cazuri am remarcat că în ciuda tratamentului corect al lambliazei, chiar dacă la
controalele repetate prin sondaje duodenale şi a examenului materiilor fecale pentru chiste de lamblii
nu s-a mai pus în evidenţă parazitul, simptomatologia clinică şi modificările morfologice ale mucoasei
duodenale au persistat, ameliorându-se doar după 2-3 luni în urma respectării unui regim dietetic
adecvat şi administrare de compuşi de fermenţi digestivi.
Se pare că infestaţii cu lamblii cu evoluţie indelungată nedepistate şi netratate la timp, produc lezi
uni mai profunde de tip atrofic ale mucoasei duodenale, cu tendinţă de refacere clinică mai anevoioasă.
Duodenita cronică sechelară infestaţiei parazitare cu giardia, pare să fie un cadru nosologic nou în
patologia digestivă a copilului şcolar la care am întâlnit doar referiri sporadice în literatura pediatrică.
Conform studiului nostru criteriile de diagnostic clinic ale duodenitelor cronice poate fi
prezentate astfel:
- sindromul dispeptic duodenal (dispepsie, durere, greţuri, vărsături) este simptom de elecţie în
suferinţa duodenală, balonări, eructaţii zgomotoase
- fenomene de dermatoalergoză culminând cu edemul angioneurotic
- simptome clinice generale ca diminuarea apetitului, astenie, indispoziţie, scăderea randamentului
şcolar, etc
- evidenţierea paraziţiilor prin sondaj duodenal sau din materii fecale
- eozinofilie sanguină
- semne clinice de intoxicaţie cronică a copilului datorită toxinelor parazitare.
Modificările radiologice ale duodenitelor la copil după Herzovi şi după observaţiile noastre se
prezintă astfel:
- Duodenite cu aspect predominent inflamator
- Duodenite cu aspect predominent dischinetic
Prezentarea iconografiei radiologice
- Examinare radiologică simultană a tubului
digestiv-
Mucoasa bulbară şi duodenală îngroşată, pe alocuri
edemaţiată, tranzit duodenal rapid, cadrul duodenal diskinetic cu
segmente spastice postbulbar şi la genunchiul inferior. Vezica
biliară voluminoasă, piriformă, mai intens opacifiată în treimea
inferioară.
Diagnostic radiologic: duodenită cronică edematoasă cu
diskinezie duodenală; diskinezie veziculară hipotonă. Diagnostic
clinic: duodenită sechelară postlambliatică.
fig 1 Copilul F.O. de 9 ani.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
37
-Examen baritat gastro-intestinal-
fig 2 Copilul P.C. de 8 ani
Stomac fără modificări. Bulb cu mucoasa bulbară îngroşată. Mucoasa cadrului duodenal îngroşată cu
spasm medio-duodenal permanent.
Diagnostic radiologic: duodenită spastică. Diagnostic clinic: duodenită sechelară postlambliatică.
Conform datelor publicate de Cheli, din punct de vedere histopatologic se pot distinge
următoarele forme:
- Duodenite superficiale 54 %, unde alterările sunt la vilozităţile duodenale.
- Duodenită atrofică 40 %, forme în care procesul inflamator produce leziuni ale mucoasei şi
atingerea glandelor Liberkuhn
- Duodenite interstiţiale 6 %, caracterizate prin infiltraţia inflamatorie a stratului muscularis
mucosae. Observaţie: din cauza dificultăţilor tehnice numărul endobiopsiilor efectuate este în număr
modest, ca atare nu ne angajăm în evaluări statistice. De altfel după Cheli confruntarea historadiologică
a duodenitelor demonstrează o bună concordanţă, am putea spune absolută, între datele bioptice şi
aspectul radiologic al reliefului mucoasei duodenale.
Pe materialul nostru în cazul duodenitelor cronice cu o evoluţie de la 3 ani şi până la 6 ani, cu
modificări morfologice substanţiale ale mucoasei duodenale evidenţiate radiologic am semnalat
următoarele simptome clinice:
1- Sindrom dispeptic duodenal
31 din 39 de cazuri
2- Vărsături sau senzaţie subiectivă de vomă
26 din 39 de cazuri
3- Durere abdominală cronică
32 din 39 de cazuri
Doresc să subliniez totuşi că în patologia infantilă sedimentarea constantelor simptomatice
specifice ale duodenitelor cronice este foarte grea din cauza intricării simptomelor clinice asociate
organelor abdominale supramezocolice învecinate. De multe ori aceste simptome se pierd în
amalgamul acuzelor subiective sau obiective ale sindromului dureros abdominal cronic.
În ordinea frecvenţei din punct de vedere etiologic a duodenitelor cronice la copii şcolari
examinaţi conform studiului nostru pe plan secund se situează alte forme clinice: duodenitele de
vecinătate, sau duodenitele secundare.
Reiese din datele prezentate că majoritatea duodenitelor sunt asociate patologiei segmentului
gastro-duodeno-veziculo-pancreatic. De altfel aceste date sunt sprijinite şi de rezultatele cercetărilor
efectuate de Ascambeva.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
38
O problemă particulară o reprezintă raportul duodenitelor şi a ulcerului duodenal cronic la copii
examinaţi. În cele 6 cazuri de ulcere duodenale cronice cu duodenită, 4 cazuri de ulcere bulbare şi 3
cazuri postbulbare, leziunile morfologice inflamatorii din punct de vedere radiologic au fost localizate
pe D I şi D II, strict limitate în vecinătatea leziunii anatomice iniţiale.
Asocierea relativ frecventă a duodenitelor cu gastrite de provenienţă dissecretorie, ridică problema
genezei comune a duodenitelor şi gastritelor pe fond fiziopatologic similar în tulburarea secretorie.
Balaskova a studiat 152 de copii cu diferite faze clinice ale gastritelor cronice (exacebare-remisie)
şi a pus în evidenţă la 42 de copii şi o duodenită concomitentă.
Sarrazin sensibilizează atenţia clinicienilor asupra altor aspecte etiologice ale duodenitelor după
cum urmează:
- duodenitele virale în cursul hepatitelor virale
- duodenitele infecţioase demonstrate prin examen bacteriologic al secreţiei duodenale, prin
tubaj protejat
- duodenitele alergice, existenţa lor prezintă multe incertitudini
- duodenitele granulomatoase-este vorba de localizarea duodenală a maladiei Crohn
- duodenitele asociate sindromului Ellis-Zollinger (poliadenomatoză pancreatică)
- duodenitele asociate cu boala Menetrier (hipertrofia gigantă a mucoasei gastrice)
- duodenite aparent primitive sunt foarte rare, putem spune aproape inexistente fapt subliniat şi
de Opitz.
Concluzii
1- Am prezentat studiul clinic, radiologic şi parţial endobioptic a 39 de cazuri de duodenită
cronică, depistate pe baza unui studiu amplu privind etiologia suferinţei abdominale cronice la
copil.
2- În cadrul studiului am evocat simptomatologia clinică, modificările radiologice şi endobioptice
în concordanţă cu datele din literatura pediatrică contemporană.
3- Forma clinică cea mai frecventă a duodenitelor cronice este aceea de duodenită postlambliazică
care se instalează după infestaţii prelungite, masive, nedepistate, netratate. Frecvenţa acestor forme
este de 80-85 % din cazuri.
4- Duodenita cronică sechelară după infestaţii prelungite, nedepistate şi netratate cu giardia este
o afecţiune aproape necunoscută de pediatrii practicieni, cu toate că ea este o cauză frecventă de
suferinţă abdominală cronică a copilului.
5- Trebuie pusă în discuţie această formă de duodenită când în urma tratamentului corect condus
al infestaţiei parazitare, sindromul dispeptic duodenal persistă. Monitorizarea prezenţei sau absenţei a
lambliilor în aceste cazuri prin sondaje duodenale, cu prelucrare la cald a secreţiei duodenale obţinute
se impune, asociat cu tratament medicamentos şi dietetic adecvat.
Bibliografie
1. AMENT.E.M.-RUBIN.R.C.: Relation of Giardiasis to abnormal intestinal Structure and Function in
gastrointestinal function; Gastroenterology,62,2021,1972
2. ABONSON.R.: The duodenal mucosa in peptic ulcer disease; Amer.J.Dig.Dis. 7,506.1978
3. BRANDBORG.L.: Histological demonstrations of mucosal invasion by Giardia Lamblia; Gastroenterology
2,143-148,1977.
4. CANTOR D.: Small intestine in Giardiasis; Amer.J.Gastroenterology 4,134-142,1967.
5. CHELI.R: Les duodenites; Acta-gastroenterologica-Belgica, 110-119,1970.
6. CHELI.R.: Duodenitis-Fact and Function; Endoscopy 4,106,1968
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
39
7. GHERMAN.J.M.: Duodenitele parazitare; Medicina internă 3,305-342,1972
8. HERZOVI.F.: Sindromul dispeptic duodenal la copil, duodenite şi dischinezii duodenale; Pediatria 8,51-
58-1974.
9. REZNIC .S.J.: Clinical characteristic of chronic duodenitis in children; Pediatrija, 5,26-30,1971.
10. SCHWARTZ.M: Malabsorbţia intestinală severă şi infestaţia cu giardia; Medicină Internă-8,1007,1968
11. SARRAZIN.A.: Affection medicales non ulcereuses du duodenum; Revue du Praticien Paris-23,1939-
1954,1973
12. ROSELUND M.I.: Duodenal ulcer in childhood; Pediatrics, 45,283-1970
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
40
Consideraţii asupra utilizării şi efectelor secundare
ale antihistaminicelor de generaţia a II-a în afecţiunile
alergice
dr. Bumbuluţ Călin, medic primar medicina familiei, instructor formator în medicina
familiei,
CMI, Satu Mare
Antihistaminicele fiind medicamente de primă intenţie în tratamentul bolilor alergice, sunt folosite pe
scară largă, tratează boli neameninţătoare de viaţă şi din acest motiv raportul lor risc/beneficiu trebuie în
permanenţă evaluat.
Eficacitatea medicamentelor care inhibă acţiunea histaminei la nivelul receptorilor H1 în
tratamentul simptomatic al variatelor afectiuni alergice, este bine stabilită. Dezavantajele terapiei cu
antihistaminicele clasice pot limita utilizarea lor. Efectele secundare ale antihistaminicelor de generaţia
I sunt:
- efecte de sedare, legate de capacitatea acestor medicamente de a penetra bariera hematoencefalică
şi de a interacţiona cu receptorii H1 de la nivelul SNC, cu reducerea capacităţii de muncă, somnolenţă,
stări confuzionale, tulburări de atenţie, incapacitate de concentrare.
- efectele anticolinergice, cu manifestări digestive, hiposalivaţie, uscăciunea gurii, vărsături,
tahicardie, dificultate micţională.
- efecte antiserotoninice. Creşterea apetitului, urmată de creşterea ponderală.
- efecte de hipersensibilizare de tip dermatită şi fotodermită.
În ultimii ani cercetările au dus la dezvoltarea unor antihistaminice cu eficacitate cel puţin
echivalentă cu a celor clasice, dar cu penetrabilitate redusă la nivelul creierului şi deci mai puţin
sedative şi cu un efect anticolinergic mai redus.
levocetirizina
desloratadina
Staub
terfenadina
fexofenadina
Bovet
cetirizina
fenbenzamina
loratadina
clorfeniramin a
astemizol
hidroxizina
1937
1942
1954
1979
1988
1996
2001
Efect anti-histaminic
Efect anti-cholinergic
Efect sedativ
Istoricul descoperirii antihistaminicelor
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
41
Cele mai multe antihistaminice non sedative disponibile în prezent necesită administrări
frecvente, sau câteva zile de tratament înainte de a obţine o eficacitate maximă.
Un antihistaminic ideal trebuie să fie nu numai nonsedativ, ci şi să posede o acţiune rapidă şi să
împiedice apariţia simptomelor alergice timp de 24 ore printr-o singură doză zilnică.
Prezentăm câteva antihistaminice uzuale, cu efectele lor secundare în tabelul 1.
Tabel 1. Antihistaminice uzuale şi principalele efecte secundare. Medicamentele comparate sunt evidenţiate
Ef. anticoli-
Cardio-
Stim.
DCI
Prezentare
Doze
Sedare
nergic
toxicitate
apetitului
Astemizol
cp.10mg
1cp/zi
-
-
+
+
Azelastină
spray
2X1puf/zi
-
-
-
-
Bapină
cp.50mg
1-2cp. de 3-4X
+
+
-
-
Ciproheptadină
tb.4mg
3X1tb/zi
++
++
-
++
Clorfenoxamină
drag.200mg
1-2 drag., 2-3X/zi
+
++
-
-
Clorfeniramină
cp.4mg
1cp de3-4X/zi
+
+
-
-
Clemastină
tb.1mg
2X1tb./zi
+
+
-
-
Clorpiramină
drag.25mg
3X1drag./zi
+
-
-
-
Cetirizină
+
-
-
-
Dimetindenă
tb.2,5mg
2X1tb./zi
+
+
-
-
Ebastină
cp.10mg
1-2cp./zi
+
+
+
-
Ketotifen
caps.1mg
2X1caps./zi
+
+
-
+
Loratadină
cp.10mg
1cp./zi
-
-
-
-
Oxatomidă
cp.30mg
2X1cp./zi
+
+
-
+
Prometazină
drag.,fiole,sirop
1drag.de 2-3X/zi
++
++
-
-
Terfenadină
tb.60mg
2X1tb./zi
-
-
+
+
I. Studii preclinice pe animale:
1. Activitatea antihistaminică
Este demonstrată de protejarea animalelor de experienţă de efectul letal al histaminei injectată
intravenos (tabel 2).
Tabel 2. Notă: cu cât cifra este mai mică, cu atât compusul este mai potent
Medicament
DL50 orală
Loratadină
0,19
Terfenadină
0,81
Astemizol
0,62
Clorfeniramină
0,15
Prometazină
0,43
Difenhidramină
8
2. Activitatea antialergică
Este demonstrată “in vivo” prin capacitatea de a bloca anafilaxia bronşică alergică la porcii de
Guineea şi sobolan.
Câteva studii cu modele experimentale şi clinice în rinitele alergice, au permis înţelegerea mai
bună a cascadei de reacţii care, pornind de la fixarea alergenului pe IgE de pe suprafaţa mastocitelor,
ajunge la eliberarea histaminei şi a mediatorilor proinflamatori şi la constituirea reacţiei inflamatorii.
Aceste studii au evidenţiat rolul moleculelor de adeziune ICAM-1. Expresia acestor molecule sub
influenţa histaminei şi citokinelor este dublă: la nivelul endoteliului vascular şi la nivelul celulelor
circulante (eozinofile şi bazofile), permiţând pasajul acestor celule. Aceste molecule de adeziune sunt
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
42
privite azi ca participanţi esenţiali la inflamaţie în toate stadiile reacţiei alergice şi mai ales în faza
târzie a reacţiei alergice prin favorizarea adeziunii celulelor inflamatorii [5]. Reducerea expresiei
ICAM-1 şi a diferitelor alte molecule de adeziune, observată sub acţiunea unor antihistaminice de
generaţia a II-a, la nivelul epiteliului nazal şi bronsic şi la nivelul eozinofilelor, deschide noi perspective
terapeutice. Acelaşi efect este exercitat pe celulele Langerhans şi keratinocitele activate care prezintă pe
suprafaţă molecule activate ICAM-1.
3. Absenţa activităţii pe SNC.
Efectul asupra comportamentului şi funcţiilor neurologice la maimuţe [1] sunt prezentate în
tabelul 3.
Tabel 3. Efectul asupra comportamentului şi funcţiilor neurologice la maimuţe
Acţiune
Loratadină
Terfenadină
Difenhidramină
Pasivitate
0
++
0
Stereotipii
0
0
++++
Activitate motorie
0
++
+++
Ataxie
0
0
0
Tremurături
0
+
++++
Midriază
0
0
0
O evaluare a efectului asupra alternanţei veghe-somn este oferită de măsurătorile activităţii EEG
la pisici [2]. În acest model, un antihistaminic puternic sedativ la om ca difenhidramina, produce
modificări importante ale alternanţei somn-veghe la pisici (tabel 4).
Tabel 4. Efectul asupra stării de veghe-somn la pisici [2]
Acţiune
Loratadină
Astemizol
Terfenadină
Difenhidramină
Latenţa la undele
_
>
_
>
lente de somn
Latenţa la faza REM
_
>>
_
>>>
a somnului
Numărul fazelor
_
<<
<
<<<
REM
4. Acţiunea selectivă pe receptorii H1 periferici.
Receptorii H1 din creier sunt implicaţi în controlul stării de veghe. Antihistaminicele clasice
străbat bariera hematoencefalică şi produc sedare prin legarea de receptorii H1 din creier. Aceşti
receptori pot fi blocaţi selectiv cu H-mepiramină [2], iar capacitatea de competiţie a substanţei
antihistaminice poate fi măsurată. Un studiu în acest sens [2] a evaluat capacitatea antihistaminicelor
de ambele tipuri - sedative şi nonsedative, de a inhiba “in vivo” legarea H-mepiraminei de membranele
celulare cerebrale la şoarece. Toate antihistaminicele testate, cu excepţia loratadinei şi terfenadinei, au
determinat o scădere semnificativă (p<0,05) în inhibarea legării H-mepiraminei. Acest studiu indică
că loratadina şi terfenadina nu penetrează bariera hematoencefalică şi nu interacţionează cu receptorii
H1 centrali, ceea ce determină un potenţial scăzut de sedare (figura 1).
Studiile “in vitro” cu radioliganzi indică că doar loratadina are o afinitate mai mare pentru
receptorii H1 periferici decât centrali, diferenţa fiind semnificativă
(p<0,05), pe când în cazul
terfenadinei, astemizolului, mequitazinei şi clorfeniraminei nu au fost găsite diferenţe semnificative în
legarea celor două categorii de receptori (figura 2) [5].
5. Efectele secundare cardiotoxice
Nu sunt de neglijat, în unele ţări fiind luate măsuri de oprire a producerii şi comercializării unor
antihistaminice de generaţia a II-a: modificarea fazei de repolarizare, lărgirea complexului QRS şi
prelungirea intervalului Q-T, cu inducerea aritmiilor ventriculare şi torsada vârfurilor, uneori fibrilaţie
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
43
Legarea in vivo a H-mepiraminei de membranele celulare
cerebrale la şoarece
120%
loratadină
100%
terfenadină
80%
mequitazină
cetirizină
60%
astemizol
40%
clorfeniramină
20%
difenhidramină
0%
1
Fig. 1
Fractia de selectivitate : afinitate perifericã/afinitate centrală
clorfeniramină
mequitazină
astemizol
terfenadină
loratadină
0
5
10
15
20
25
30
35
Fig. 2. Notă: o fracţie mai mare decât 10 arată selectivitate periferică
ventriculară. Mecanismele de producere sunt prin blocarea canalelor de potasiu lente. Medicamentele
implicate sunt terfenadina, ebastina şi astemizolul.
II. Studii clinice
Eficienţa clinică a antihistaminicelor este bine demonstrată în boli alergice care includ: rinite
alergice, sezoniere şi perene, urticaria cronică idiopatică şi “à frigore”, ca şi orice alte afecţiuni în care
rolul histaminei s-a dovedit important: rinite vasomotorii, dermatita atopică, exemă de contact,
diverse prurigo-uri, etc.
1. Rinitele alergice sezoniere.
Poate cea mai necesară caracteristică a unui antihistaminic este rapiditatea iniţierii acţiunii, astfel
încât pacientii să resimtă imediat ameliorarea simtomatologiei. Au fost initiate câteva studii [6] pentru
a evalua timpul efectiv de iniţiere a acţiunii (figura 3).
Rezultatele terapiei antihistaminice în mai multe studii [5-11] sunt prezentate în figurile 4 şi 5.
2. În rinitele alergice perene.
Procentul de ameliorare a simptomatologiei generale în ziua a 7-a [11,12] este prezentat în figura 6.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
44
80%
60%
loratadină
40%
astemizol
placebo
20%
0%
Kaminszczik
Oei
Fig. 3. Procentul de pacienţi cu ameliorarea simptomatologiei în mai puţin de 4 ore
80%
70%
loratadină
60%
terfenadină
50%
placebo
40%
astemizol
30%
placebo
azatadină
20%
clemastin
10%
mequitazin
0%
[7]
[8]
[5]
[6]
[5]
[9]
[10]
-10%
Fig. 4. Procentul de îmbunătăţire pe ansamblul simptomatologiei în rinita alergică, în ziua 3 de evaluare
90%
80%
loratadinã
70%
terfenadinã
60%
placebo
50%
astemizol
40%
azatadinã
30%
clemastinã
20%
mequitazin
10%
0%
[7]
[8]
[5]
[6]
[5]
[9]
[10]
Fig. 5. Procentul de pacienţi cu răspuns bun şi foarte bun în rinita alergică sezonieră. Evaluare la
sfârşitul terapiei
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
45
40%
35%
30%
25%
loratadină
20%
terfenadină
15%
placebo
10%
5%
0%
[11]
Fig. 6. Procentul de ameliorare a simptomatologiei generale în rinitele alergice perene. Evaluare în ziua a 7-a
Procentul de pacienţi cu răspuns bun şi foarte bun la sfârşitul terapiei [5,14] este arătat în figura 7.
70%
60%
50%
loratadină
40%
terfenadină
30%
placebo
20%
clemastină
10%
0%
[11]
[12]
Fig. 7. Procentul de pacienţi cu răspuns bun şi foarte bun în rinita alergică perenă. Evaluare la
sfârşitul terapiei
50%
40%
30%
loratadină
20%
terfenadină
placebo
10%
0%
[14]
[5]
[5]
-10%
Fig. 8. Procentul de ameliorare a simptomatologiei în dermatita alergică. Ziua a 7-a de evaluare
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
46
80%
70%
60%
50%
loratadină
40%
terfenadină
30%
placebo
20%
10%
0%
[14]
[5]
[15]
[16]
Fig. 9. Procentul de vindecare/ameliorare marcată în dermatita alergică la sfârşitul terapiei.
3. În dermatitele alergice
Procentul de ameliorare a simptomatologiei în ziua a 7-a de evaluare [5,14-16] se observă în
figura 8, iar procentul de vindecare/ameliorare marcată la sfârşitul terapiei în figura 9.
Tolerabilitatea
1. Comparativ, incidenţa sedării într-o metaanaliză este prezentată în tabelul 5.
Tabel 5. Incidenţa sedării
antihistaminic
nr. pacienţi
nr. de studii
% (extreme)
placebo
546
8
4(2-8)
[6-8,9-11,13,14]
terfenadină
459
6
3 (0-7)
[5,7,8,11,14,15]
astemizol [6]
22
1
5
azatadină [5]
16
1
50
mequitazină [10]
23
1
0
loratadină [5-15]
984
12
5(0-22)
clemastină [9,12,13]
313
3
20 (2-27)
2. Efectul secundar anticolinergic: incidenţa comparativă este prezentată în tabelul 6.
Tabel 6. Incidenţa efectului anticolinergic
antihistaminic
nr. pacienţi
nr. de studii
% (extreme)
placebo
427
6
3(0-6)
[6-8,9,11,13,14]
terfenadină
368
5
2 (5-3)
[5,8,11,14,15]
loratadină [5-8,15]
894
11
3(0-6)
astemizol [6]
22
1
5
azatadină [5]
16
1
12
clemastină [9,12,13]
313
3
6 (2-9)
3. Efectul cardiotoxic: au fost derulate studii pentru evaluarea cardiotoxicităţii antihistaminicelor
de generaţia a II-a. Efectul este demonstrat pentru terfenadină, ebastină şi astemizol, mai ales în
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
47
asociere cu eritromicină, ketoconazol, chinină, dar numărul mic de raportări nu permite tragerea
unor concluzii definitive.
Concluzii:
- antihistaminicele de generaţia a doua sunt antagonişti potenţi ai receptorilor H1, cu iniţiere
rapidă a acţiunii,
- determină blocare specifică a receptorilor H1 histaminici,
- activitate redusă sau absentă anticolinergică, antimuscarinică, ganglioplegică,
- efecte reduse sau absente pe SNC şi nu interacţionează cu medicamente depresive ale SNC;
unele precum loratadina, desloratadina, cetirizina şi levocetirizina nu potenţează efectul sedativ al
alcoolului şi diazepamului, nu au efecte sedative mai mari ca placebo, nu influenţează alternanţa
veghe-somn, au afinitate scăzută pentru receptorii histaminici cerebrali, nu afectează coordonarea
psihică şi performanţele motorii.
Bibliografie
1.
BARNETT A, IORIO LC, KREUTNER W.: Evaluation of the CNS properties of SCH 29851, a potential
non-sedating antihistamine. Agents and Actions, 14:590-597, 1984.
2.
ONGINI E, MATZANATTI M, GUZZON V.: Comparative effects of loratadine and selected
antihistamines on sleep-waking patterns in the cat. Drug Development Res, 10(2):75-83, 1987.
3.
AHN HS, BARNETT A.: Selectivedisplacement of H-mepyramine from peripheral versus central nervous
system receptors by loratadine, a non-sedating antihistamine. Eur. J. Pharmacol. 127:153-155, 1986.
4.
SOTO ROMAN L.: Onset of action of loratadine in seasonal allergic rhinitis. Today’s Terapeutic Trends,
6(2):19-27, 1988.
5
Clarityne (loratadine), broşură, Schering-Plough International, 1990.
6.
OEI HD.: Double-blind comparison of loratadine (SCH 29851), astemizole and placebo in hay fever with
special regards to onset of action. Ann. Allergy, 61:436-439, 1988.
7.
HORAK F, BRUTTMANN G, PEDRALI P.: A multicentric study of loratadine and placebo in patients
with seasonal allergic rhinitis. Arzn-Forsch Drug Res., 38(1):124-128, 1988.
8.
DEL CARPIO J, KABBASH L, TURENNE Y.: Efficacy and safety of loratadine (10mg once daily),
terfenadine (60 mg twice daily) and placebo in the treatment of seasonal allergic rhinitis. J.Allergy Clin.
Immunol, 84:741-746, 1989.
9.
DOCKHORN RJ, BERGNER A, CONNELL JT.: Safety and efficacy of loratadine : a new non-sedating
antihistamine in seasonal allergic rhinitis. Ann. Allergy, 58:407-411, 1987.
10.
SKASSA-BROCIEK W, BOUSQUET J, MONTES F.: Double-blind placebo-controlled study of
loratadine, mequitazine and placebo in the symptomatic treatment of seasonal allergic rhinitis. J. Allergy
Clin. Immunol., 81:725-730, 1988.
11.
BRUTTMANN G, CHARPIN D, GERMOUTY J.: Evaluation of the efficacy and safety of loratadine in
perennial allergic rhinitis. J. Allergy Clin. Immunol.,83;411-416, 1989.
12.
LOCKEY RF, FOX RW.: Loratadine 10mg o.d. versus clemastine 1mg bid in the treatment of perennial
allergic rhinitis. Immunology & Allergy Practice 11:423-429, 1989.
13.
OHLANDER B, ETHOLM B, FROLUND L.: Efficacy and safety of loratadine vs. clemastine and placebo
in patients with perennial allergic rhinitis, in Kaliner M (ed): Management of allergy in the 1990’s, Hans
Huber Publishers, New York, 79-82, 1989.
14.
BELAICH S, BRUTTMANN G, DeGREEF H.: Comparative effects of loratadine and terfenadine in the
treatment of chronic idiopathic urticaria. Ann. of Allergy, 64:191-194, 1990.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
48
15. DOMINGUEZ SOTO D, FALABELLA R, HOJYO T.: Comparative multicentric study of two H1
antagonist antihistamines in the treatment of chronic pruritic dermatoses. Dermatologica Rev. Mexicana-
2nd era, 31:9-14, 1987.
16. MONROE EW, FOX RW, GREEN AW.: Efficacy and safety of loratadine (10 mg once daily) in the
management of idiopathic chronic urticaria. J. of the American Academy of Dermatology, 19:138-139,
1988.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
49
Un caz de acrodermatită enteropatică la copil.
Boala Danbold-Closs
Dr Bauer Adalbert, medic primar pediatru, doctor în medicină,
SCM Caritas Medica
În practica pediatrică contemporană orizontul preocupărilor se deplasează tot mai mult spre
limitele patologiei altor specialităţi cu semiologie semnificativă, în unele cazuri determinantă în clinica
bolilor infantile.
În acest context o atenţie deosebită trebuie acordată în practica pediatrică curentă unor manifestări
clinice cutanate care pot fi expresia clinică evocatoare a unor afecţiuni interne (dismetabolice, genetice,
imunologice, patologie de autoagresiune, colagenoze, enzimopatii şi altele) afecţiuni a căror exprimare
cutanată coroborată cu simptomatologia clinică de bază, furnizează de multe ori elementul de
certitudine în stabilirea diagnosticului de fond. Ele sunt etichetate de clinicieni pediatri de multe ori
ca “boli de piele” mai ales la sugar şi copilul mic, ignorând astfel existenţa unui tablou clinic din
patologia infantilă a cărei expresie cutanată o reprezintă.
Prin prezentarea cazului nostru dorim să subliniem importanţa celor mai sus menţionate.
Discuţii. Istoric
În anul 1936 Brandt descrie o dermatită distinctă la copil, cu alterarea profundă a stării generale
consecutivă absorbţiei defectuoase a alimentelor ingerate. Afecţiunea ca entitate clinică a fost descrisă
prima dată de Danbolt şi Closs în anul 1942 sub denumirea de “acrodermatitis enteropatica”.
Anderson în tratatul său de gastroenterologie infantilă afirmă că boala este foarte rară, cu etiologie
necunoscută, probabil cu transmisiune genetică autosomal recesivă. Raritatea afecţiunii este dovedită
şi prin faptul ca tratatele de pediatrie prestigioase ca Barnett, Shirkey, Rudolph prezintă o descriere
doar de câteva rânduri sumare despre aceasta.
Tabloul clinic conturat al bolii este caracterizat de manifestări cutanate extinse, alopecie generalizată
sau circumscrisă, creşterea numărului scaunelor ca simptom obligatoriu asociat de un sindrom de
malabsorbţie avansată sau în unele cazuri mai moderată.
Tabloul dermatologic iniţial este dominat de elemente buloase, ulterior escoriate cu localizare
simetrică în regiunea peribucală, perinasală, perianală, la nivelul extremităţilor, sugerând la prima
vedere aspectul unei epidermolize buloase, ectodermoze pluriorificiale Stevens-Johnson, sau a unui
impetigo streptococic. Erupţiile cutanate se extind după aceea la nivelul extremităţilor cu localizare
predominantă pe suprafeţele de extensie şi suprafeţe mari: torace, abdomen.
Erupţiile devin eczematiforme sau cu caracter morfologic de plăci, cu formare de cruste şi placarde
psoriaziforme, eritematoase. Suprainfecţiile bacteriene şi cu candida albicans la nivelul suprafeţelor
muco-cutanate sunt obişnuite.
Diareea survine împreună cu manifestările cutanate. Scaunele în general sunt voluminoase cu caracter
steatoreic, fără repercursiuni severe asupra metabolismului hidro-electrolitic. Afecţiunea furnizează mai
rar tabloul unei exicoze anhidremice, dar enteropatia cu evoluţie trenantă, sindromul de malabsorbţie,
duc inevitabil la caşectizarea copilului. Malabsorbţia lipidelor după Barnett este predominantă ca şi
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
50
în cazul dermatitei herpetiforme. Uneori este evident sindromul de intoleranţă la lactoză. Moyhanam
(1963) nu pune în evidenţă modificări histologice ale mucoasei intestinale. Conform studiile lui
Bloom (1968) nu se semnalează nici modificări patologice la nivelul pancreasului exocrin.
Căderea părului până la alopecie difuză este una dintre primele şi cele mai evocatoare semne
clinice ale afecţiunii.
Afecţiunea poate fi însoţită de sindrom de hipogammaglobulinemie, precum şi scăderea
semnificativă a imunoglobulinei A.
Patogenia-sindromului a fost mult timp necunoscută. S-au emis mai multe ipoteze patogenetice
care să explice o simptomatologie atât de variată.
În cazurile nediagnosticate şi netratate evoluţia este nefavorabilă, letală, în marea majoritate a
cazurilor. Conform observaţiilor lui Tompkins şi Livingood (1969) s-au semnalat cazuri cu remisiuni
spontane la adolescenţă. Tot ei subliniează şi faptul că în unele cazuri simptomatologia digestivă este
minoră, aproape neglijabilă, doar tabloul dermatologic şi alopecia difuză fiind semnele clinice
evocatoare.
Diagnosticul pozitiv se poate preciza prin înregistrarea simptomatologiei cutanate caracteristice,
a sindromului de malabsorbţie, a alopeciei precum şi a răspunsului favorabil la tratament cu preparate
de zinc.
Prezentarea cazului.
Copilul G.I: cu vârsta de 2 ani din mediul rural, a fost adus la serviciul de dermatologie al
Spitalului Judeţean pentru o afecţiune cutanată care a fost tratată în ambulatoriu ca eczemă atopică,
dar având în vedere că leziunile cutanate în ciuda tratamentelor aplicate timp de 4 luni au devenit mai
extinse şi suprainfectate, se solicită un examen clinic pediatric.
Examenul clinic obiectiv
Aspectul clinic al copilului este impresionant prin următoarele simptome şi semne:
- stare de hipotrofie marcată-greutate de 6200 grame la vârsta de 2 ani
- edeme extinse impresionante la nivelul membrelor inferioare, a scrotului, în regiunea
suprapubiană cu caracter alb-gălbui, care nu păstrează godeu.
- se remarcă prezenţa unei alopecii difuze, cu păstrarea pe alocuri a unui smoc de păr, care la cea
mai mică tracţiune se detaşează de pielea păroasă a capului.
- scaunele sunt lucioase, abundente, de culoare gri, miros fetid, aspect macroscopic de steatoree
- leziunile cutanate cu localizare multiplă şi polimorfă sunt impresionanate, au caracter
eczematoid cu bule, impetiginizat, cu secreţie purulentă şi miros fetid insuportabil din cauza
suprainfecţiilor bacteriene.
- localizarea leziunilor cutanate cu predominenţă în regiunile peribucale, perinazală, periorbitală
şi perianală la prima vedere a sugerat tabloul unei ectodermoze pluriorificiale Stevens-Johnson, dar
evoluţia cronică a cazului pe de o parte, iar pe de altă parte extinderea laziunilor la nivelul degetelor
membrelor superiare şi inferioare, localizarea perionichială, maleolară, periarticulară (genunchiului,
calcaneană), sunt contra argumente. Se remarcă localizarea simetrică a leziunilor cutanate, articulare.
- consider semnificativ şi comportamentul copilului, comun celiachiei: indispoziţie, hipersensibi
litate, instabilitate comportamentală, atitudine de respingere, neîncredere faţă de mediul în care
trăieşte. Toate acestea, însoţite de o anorexie rebelă, alternând cu consumuri capricioase de alimente.
Examinările paraclinice au arătat o hipoproteinemie marcată, hipogammaglobulinemie, valori
scăzute de vitamina A, anemie hiposideremică, moderată alterare a funcţiilor hepatice, stetoree
calitativă.
Am procedat la investigaţii comune sindromului de malabsorbţie intestinală accesibile pentru
laboratoarele noastre: teste pentru malabsorbţia grăsimilor, hidraţilor de carbon, testul sudorii,
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
51
explorarea funcţiilor pancreatice, a digestiei intestinale, evaluarea funcţiilor hepatice, examenul
bacteriologic şi parazitar al materiilor fecale; în urma efectuării acestora nu s-au înregistrat
modificări.
Diagnosticul pozitiv
Manifestările cutanate caracteristice asociate cu enterocolită recidivantă, cronică, cu caracter de
sindrom de malabsorbţie: steatoree, enteropatie cu pierdere de proteine cu edeme marcate întreţinute
de hipoproteinemia severă, hipotrofie avansată, alopecie difuză, modificări psihice ca în celichie, ne-a
permis încadrarea cazului ca o acrodermatită enteropatică descrisă de Danbold-Closs în1943.
Evoluţia fără tratament substitutiv este nefavorabilă, sfârşitul letal survenind în câţiva ani. Cu
tratament evoluţia este bună, simptomele cutanate, digestive şi alopecia dispar, persistând însă deficitul
staturo-ponderal şi uneori şi pubertar.
Din anul 1974 după ce Maynahan a demonstrat că scăderea zincului plasmatic este responsabilă
de apariţia simptomatologiei, tot el a propus tratamentul cu o sare zinc (sulfat, gluconat).
Tratament
Am administrat zilnic 20 de mg de zinc, cuprins în 100 mg sulfat de zinc (doză suficientă pentru
a corecta deficitul de zinc) timp de câteva zile şi am obţinut rezultate spectaculare. Leziunile cutanate
s-au cicatrizat repede, părul a crescut rapid şi a devenit normal (atât ca troficitate cât şi coloraţie), a
dispărut şi sindromul diareic, fosfatazele alcaline au crescut la valori normale. Se subliniează de diferiţi
autori că administrarea prelungită de zinc nu este nocivă. (Shirkey)
Concluzii
- Am prezentat o afecţiune foarte rară cu un tablou clinic la limita interdisciplinară dermatologică
şi pediatrică.
- Am conturat dificultăţile de diagnostic pe care le-am întâmpinat în delimitarea cadrului
nosologic clasic, de altfel foarte caracteristic
- Vindecarea sau chiar supravieţuirea copiilor depinde de precocitatea precizării diagnosticului
pozitiv şi de conduită terapeutică corectă.
- Prin prezentarea cazului am reafirmat veridicitatea concepţiei lui Maynahan (recuperarea lipsei
de zinc), cu rezultate terapeutice extrem de spectaculoase, cu vindecare definitivă.
Bibliografie
1. CH.M:ANDERSON and V:BURKE: Peditric gastro-enterology, pag-1123
2. H.BARNETT: Pediatrix, pag-1588
3. NELSON: Pediatrix, pag-1423
4. M.SHIRKEY: Treatament of disease of children, pag-815
5. TOROK.I.MONATSCHR: Kinderheikunde-1978-4-174
6. MOYNAHAN.E.J.: Lancet-1974-2-399-citat de O.POPESCU
7. O.POPESCU: Patologie pediatrică-editura medicală-1980, pag-118
8. GARETTS.M-J: Pediat.1977-91-3-492
9. DANBOLD N:-CLOSS.K: Acta.Derma,vener,-citat de O.POPESCU, 1940-23-127.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
52
Consideraţii despre medicina viitorului
dr. Trip Gheorghe, medic specialist cardiologie, medic specialist medicină internă
Astăzi viitorologia profană curentă vede medicina foarte în “roz”, în special după anul 2000.
Oricâte sondaje s-au facut, toate demonstrează că medicina viitorului va fi arhiplină de cele mai
grandioase realizări, că speranţele actuale vor fi încununate de cele mai incredibile realizări. În
consecinţă, se dă cu extremă uşurinţă frâu liber imaginaţiilor celor mai aprinse, cu un optimism
debordant, că toate dezideratele medicinii vor fi absolute şi total rezolvate. Numai în Franţa mai
multe anchete efectuate pe bolnavii internaţi au constatat că 80% din ei s-au aratat convinşi că ştiinţa
medicală va rezolva într-un timp extrem de scurt vindecarea tuturor bolilor grave, fapt care constituie
un credit pentru care noi medicii ne simţim extreme de onoraţi.
Fireşte, trebuie recunoscut că în parte acest optimism debordant este justificat dacă analizam
bunele realizări profilactice şi terapeutice ale medicinii în ultimul secol, precum şi rezultatele cecetărilor
în curs, care se anunţă foarte promiţătoare în viitor.
Din păcate există foarte multe îndoieli, greutăţi şi dificultăţi care necesită a fi rezolvate. Un mare
impediment îl constituie bugetul financiar minor pe care statele bine dezvoltate economic îl acordă
cercetării biomeleculare, comparativ cu fondurile astronomice destinate cheltuielilor de înarmare şi
altor cercetări tehnologice. Se poate spune că “a fost mult mai uşor a se trimite un om pe Luna decât
să vindecăm un guturai sau altă viroză”. Pe de altă parte, analizând atent situaţia, se poate constata că
în perspectiva realizărilor medicale viitoare se profilează pe lângă multe lumini şi succese şi multe
umbre şi dificultăţi care nu pot fi trecute cu vederea dacă dorim ca aceasta din urmă să fie eradicate
din timp şi pe cât posibil prevenite. De aceea orice tentativă de dezvoltare ştiinţifică a medicinii în
viitor trebuie privită cu cât mai mult realism, astfel încât să distingem clar, nu numai culmile luminoase
ale realizărilor, dar şi aspectele întunecate ale unor tendinţe negative sau efectele adverse.
Deosebit de convingator este faptul că descoperirile medico-biologice nu aduc numai efecte
binefăcătoare, dar şi consecinţe nocive, amintind despre cutia Pandorei din mitologia greaca. Ca
exemplu amintesc descoperirea antibioticelor de care se leagă multe vindecări, dar şi riscurile reacţiilor
adverse şi ale dezvoltării rezistenţei microbiene. Astfel că în medicina viitorului trebuie reţinut faptul
că folosind un anumit mijloc terapeutic poţi face bine, dar poţi face şi un rău ireparabil.
Astăzi toată lumea este unanim de acord că medicina va deveni tot mai tehnică, întrucât va folosi
tot mai multe metode şi proceduri din progresul tehnologic în curs.
Iată câteva tendinţe şi exemple deosebit de convingătoare:
Explorările în scop diagnostic prin tehnici non invazive vor face ca organismul uman să fie mai
accesibil, mai “transparent” la nivelul tuturor organelor şi ţesuturilor pentru detectarea modificărilor
patologice. Pentru acesta, în timp ce examenul radiologic vechi de peste 100 de ani va rămâne încă
util multă vreme s-au adaugat şi dezvoltat cu succes alte mijloace tehnologice de investigare:
1. Tomografia computerizată (tc) cu o deosebită precizie, redă organismul uman sub aspectul unor
cupe anatomice de 1-3 mm (imagini tomodensimetrice) cu posibilitatea de a vedea “în direct” toate
parenchimurile şi a pune în evidenţă modificările de structură dintre cele mai mici. Deşi aparatul este
foarte costisitor, calculele dovedesc că preţul aplicării acestei metode în comparaţie cu alte proceduri
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
53
de diagnostic este favorabil scanner-ului pentru că elimină efectuarea altor analize şi se scurtează
durata spitalizării cu aproximativ 37%.
2. Ultrasonografia (ecografia) este o metodă ce utilizează “ecoul” diferit la ultrasunete al fiecărui ţesut,
ecou recepţionat şi transformat pe ecran în imagini cu filtru dinamic. Faptul că această metodă
neinvazivă nu aduce prejudicii corpului îi conferă un avantaj enorm, putând fi utilizată şi la femei
gravide. Ecografia are tendinţa de a se generaliza din ce în ce mai mult cu perspective bune în viitor
datorită simplităţii şi costului redus al aplicării.
3. Tomografia cu emisie de pozitroni constituie o metodă nouă a medicinii nucleare cu perspective
greu de imaginat întrucat se pot investiga prin seriografii procesele metabolice precum şi circulaţia şi
catabolismul unui medicament introdus în corpul uman.
4. Rezonanţa magnetică nucleară (rmn), o altă metodă recentă, creditată în perspetivă cu performanţe
extraordinare, întrecând cu mult scannerul tomografic.
În principiu metoda este neinvazivă, nu foloseşte radioactivitatea, nici razele X, având ca principiu
detectarea unor semnale emise de nucleii unor atomi prezenţi în mod normal în organism. Aceste
semnale emise sunt captate în momentul când pacientul este introdus în câmpul magnetic deosebit de
puternic al unui electromagnet. Din păcate au aparut în ultimul timp discuţii despre riscurile şi
pericolele acestei metode.
Se adaugă apoi alte progrese tehnologice în scop diagnostic precum fibroscopia pentru explorarea
tubului digestiv, automatizarea aparaturii de laborator, sau metode histochimice de diagnostic.
În dignosticul infecţiilor se introduc din ce în ce mai multe tehnici rapide: contraimunoelectrof
oreza, ELIZA, RIA, coaglutinarea, anticorpii fluorescenţi, electronomicroscopia.
Tehnologia în terapeutică capătă valenţe tot mai mari, un exemplu îl constituie utilizarea laserelor
în special pentru oftalmologie, neurochirurgie, chirurgia ORL, dermatologie şi în oncologie.
Alte exemple: realizarea cordului artificial (implantat în 1983 pe primul om care a trăit 112 zile
cu o inimă mecanică), by pass-ul aorto-coronarian pentru una sau mai multe ramuri alte arterelor
coronare, protezări de valve cardiace, angioplastii transluminale coronariene, carotidiene sau periferice,
cu deosebire la vasele coronare după angioplastia coronariană urmează imediat implantarea de stent,
pentru a menţine mult timp un debit coronarian acceptabil, apoi implantarea de pace-maker reglabil
(cu tendinţa în ultimii ani la unele aplicari în exces) sau chiar implanturi de cardiovertere automate cu
declanşare automata în caz de ritm cardiac malign sau sincope.
Se mai pot adăuga: reconstituiri de oase şi articulaţii din material plastic, proteze auriculare,
fabricarea unor insuline umane, fie prin semisinteză fie prin biosinteză cu ajutorul unor tehnici de
recombinare a ADN, dializa renală la domiciliu prin aparate miniaturizate, etc.
5. Scintigrafia, o metodă frecvent folosită pentru diagnostic, utilizând izotopii radioactivi introduşi pe
cale iv în organism, cu o durată medie de viaţă scurtă, care legându-se de unele molecule ale
organismului pot detecta prezenţa unor tumori, embolii, tromboze, sau aprecia durata de viaţă a
hematiei în situaţia unor anemii hemolitice, etc.
Se inregistrează necontenit progrese şi în micro-chirurgie, în chirurgia transplanturilor de organe
precum şi în producţia de antibiotice (noi cefalosporine şi peliciline de sinteză).
Actualmente se perfecţionează terapia anticanceroasă prin prepararea şi adminisrarea unor noi
medicamente antitumorale. Rezultate surprinzatoare se obţin încă de pe acum în leucemii mai ales la
copii unde durata remisiei este atât de lungă încât echivalează cu vindecarea.
Nu se poate trece nici peste progresele genetice, întrucât azi s-a introdus amniocenteza pentru
diagnosticul prenatal al unor anomalii genetice, ceea ce ar sugera avorturi selective, apoi determinarea
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
54
tipurilor de HLA predominante în anumite boli, având importanţă în diagnosticul unor boli mai
deosebite.
Apar tehnici de manipulare genetică (TMG) prin transferuri ţintite de gene în scopul obţinerii
unor alte produse biologice, ca hormoni ori antigene pentru vaccinuri, aşa numita “inginerie genetică”,
sinteza insulinei reprezintând un aspect elocvent.
Tehnologizarea medicinii va duce la o creştere irevocabilă a costurilor. Medicul va deveni tot mai
mult un ordonator de costuri având drept călăuză propria conştiinţă dar şi limitele bugetului sanitar.
De aici rezidă şi orientarea profilactică a medicinii care va fi obligatorie în viitor.
Câteva exemple pot fi date:
• supravegherea prenatală va fi tot mai complexă
• geronto-profilaxia se va generaliza
• prevenirea insuficienţei renale va fi un obiectiv important
• noi vaccinuri se vor descoperi în viitor
• se vor derula programe speciale pentru profilaxia bolilor cardiovasculare
• investigarea tip “screening” pentru depistarea în masă a unor boli cronice sub forma unor
programe pe termen lung precum: boli cardiace, boli de nutriţie-diabet, boli psihice şi altele.
Se înţelege de la sine că medicina viitorului se va axa pe profilaxie, adică o medicină preventivă
care va contribui în mod esenţial la creşterea calităţii vieţii.
Această profilaxie nu se poate face decât cu o populaţie bine informată prin mijloace mass media,
prin care “informaţia medicală” să contribuie la convingerea populaţiei să adopte anumite conduite
favorabile sănătăţii şi nu la inducerea efectului de teamă, panică, confuzie, printr-un stil senzaţional
sau deformat.
Se observă că progresul tehnologic actual s-a făcut resimţit cel mai mult în domeniul diagnosticului
şi al explorărilor de laborator atât cel morfologic cât şi cel funcţional. În acelaşi timp tehnicile de
terapie au progresat mult mai puţin, rezultatele fiind puţin spectaculoase dacă nu dezamăgitoare.
Tehnicile noi de terapie, ca de altfel şi cele ultramoderne, constau mai mult din protezări şi
proceduri terapetice cu succese parţiale, pentru care s-a creat termenul de “half-way tehnologies”
(tehnologii pe jumatate sau la jumătatea drumului). Exemple tipice sunt tratamentul insuficienţei
renale cronice prin dializă, tratamentul cacerului prin citostatice şi radio-cobalto-terapie, stimulatoarele
cardiace implantate, înlocuiri de artere, by pass, transplant de organe, respiraţia asistată, angioplastii
cu implant de stent, etc. La ora actuală tehnologia de terapie este etichetată ca intermediară, cu soluţii
parţiale, aşteptându-se de la viitor soluţii radicale (Ses. Acad. de Şt. Medicale din 11-12 oct.1984),
cauza principală a acestui progres lent în domeniul terapiei fiind insuficienta cercetare biomoleculară
care să descifreze mecanismul intim al bolilor şi să conducă la un tratament cauzal (etiologic) şi nu
numai la efecte trecătoare simptomatice. În acest mod sunt tratate încă multe boli cronice ca
ateroscleroza, bolile autoimune, artritele, bolile psihice, fără ca ele să aibă o terapie etiologică
radicală.
Opinia publică din diferite ţări se întrebă dacă nu ar fi mai bine ca vastele cunoştinţe în medicina
actuală să fie folosite mai mult pentru menţinerea sănătăţii şi mai puţin pentru vindecarea bolilor
(care de cele mai multe ori este parţială). Se pare că în unele ţări bine dezvoltate economic, interese
comerciale dubioase sunt preocupate să stimuleze mai mult cercetările în domeniul aparaturii de
tarapie intensivă, paleativă, din ce în ce mai sofisticată şi mai costisitoare şi mai puţin să susţină
cercetarile de tip profilactic.
Raportul dintre tehnologizare şi clinica medicală. “Medicina de astazi nu mai este medicina
de altădată, iar medicina de mâine va fi alta”.
Este foarte cunoscută teama multor medici că medicina viitorului se va transforma într-o
“medicină a aparatelor” excluzând treptat actul medical şi înlocuirea lui cu un computer, fenomen
care ar duce spre o practică medicală impersonală, dezumanizată. Pe bună dreptate alţii se întreabă
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
55
daca nu vor asista la “moartea clinicii medicale” şi dacă medicul clinician este sau nu cerut în viitor.
Ceea ce frapează este ritmul extrem de rapid al schimbărilor ce se produc astăzi, iar intrebarea ce apare
este cât va mai rămâne din arta medicinii, din umanismul acesteia, într-o eră în care medicina devine
tot mai tehnică.
În situaţia actuală clinica medicală atât de mult dezvoltată în ultimul secol va fi substituită rapid
de o medicină paraclinică, al cărei preţ de cost creşte în proporţie inversă cu scaderea contactului
uman. Odată ce contactul cu bolnavul fondat pe anamneză şi examenul clinic va fi rupt, totul se va
rezuma la examinări paraclinice, biologice, radiologice, etc., “excesul tehnic” fiind în defavoarea
clinicii şi al unei îngrijiri umane personale cu riscul de a se ajunge la o “medicină robot”. S-ar putea
dezvolta astfel un mare dezechilibru între situaţia omului suferind care se simte neglijat şi tehnologia
privilegiată şi idolatrizată.
În realitate nimeni nu va putea opri progresul tehnologic în medicină dar tennica va trebui
“controlată” în aşa fel încât să nu devină o “tehnocraţie” pentru a nu afecta psihologia bolnavului,
relaţia medic-pacient şi nici să ignore realităţile economice.
Computerele şi toată apratura modernă utilizată astăzi în scop diagnostic sau terapeutic parţial,
sunt menite să servească medicului care trebuie să rămână un bun clinician, fără a-l putea înlocui
vreodată. Metodele şi clinica medicală vor rămâne etern valabile, în timp ce aparatura medicală din ce
în ce mai perfecţionată va rămâne un auxiliar preţios subordonat gândirii medicului. Trebuie menţinută
unitatea medicinii printr-o justă echilibrare între clinică şi mijloacele paraclinice care nu trebuie
absolutizate. Un medic complet nu va ignora nici clinica şi nici valoarea tehnicii medicale pe care va
trebuie să le menţină în echilibru astfel încât decizia finală să rămână întotdeauna medicului şi
nicidecum mijloacelor tehnologice, pentru că în final există “bolnavi şi nu boli”.
Îngrijorările şi temerile vor persista, cei care prognosticau că reproducerea umană s-ar putea
tehniciza în sensul fabricării de copii văd astăzi deja confirmarea! Pe lângă inseminarea artificială care
a devenit curentă (anual în SUA, se nasc peste 25.000 copii prin acest procedeu) s-a reuşit în ultimii
ani fecundarea în eprubetă a ovulelor umane urmate de implantarea în uter a oului (“copii de
eprubetă“). Se aşteaptă realizarea placentei artificiale, iar alegerea sexului este posibilă. Se va ajunge ca
reproducerea umană să devină o problema de tehnică uzinală, copiii respectivi vor fi orfani de la
naştere. Ce se va întâmpla atunci cu familia?...
Mai sunt încă multe îndoieli şi nelămuriri. Se discută viitorul reanimării şi a terapiei intensive, în
special limitele etice şi economice ale acestora, adică trebuie ori nu o selecţionare a pacienţilor şi
pentru ce durată de timp se aplică o reanimare prelungită.
Astăzi se semnalează o creştere îngrijorătoare a costului îngrijirii medicale, o adevarată “explozie”
a bugetului asistenţei medicale. Preţul îngrijirii medicale creşte anual cu câte 6% în SUA, el fiind
atribuit excesului de analize costisitoare, operaţiilor inutile şi tratamentelor scumpe. Se poate aminti
că peste 72.000 pacienţi în SUA trăiesc cu ajutorul aparatelor de dializă renală în timp ce alţi peste
10.000 aşteaptă în fiecare an un transplant de rinichi (dintre care doar 6-7000 sunt satisfăcuţi).
Desigur mai pot fi citate şi alte exemple de tratamente costisitoare, acestea rămânând inaccesibile unei
mari părţi a populaţiei, astfel încât s-a ajuns la situatia etic incredibilă de a alege pe cei pe care îi
putem ajuta şi cei care nu. Tocmai de aceea raportul cost/beneficiu pentru stat în domeniul asistenţei
mdicale a devenit unul defavorabil, în special în ţările cu o politică sanitară insuficient orientată
profilactic şi care se bazează în special pe o terapie costisitoare.
Relaţiile medic-pacient vor deveni mai dificile datorită mai multor factori:
a) se deformează informarea medicală a publicului prin exces de informaţii, adesea aberante,
senzaţionale ori reclame.
b) se efectuează în mod abuziv explorări multiple, costisitoare mai ales în ţări occidentale de către
medicii care se tem din partea pacienţilor de urmări penale şi procese judiciare (medicina
defensivă)
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
56
c) asaltul medicinii neştiinţifice (“antimedicina”) prin tămăduitori de profesie sau amatori
d) dezavantajele hiperspecializării exagerate a noilor generaţii de medici pe segmente extrem de
înguste, împiedicându-i să-şi făurească o viziune integralistă a bolnavului, fiind astfel privaţi
de o cultură medicală generală şi solidă.
e) costul în creştere al asistenţei medicale datorită metodelor de investigaţie şi medicaţiei moderne
din ce în ce mai scumpe (“explozia costului ridicat”).
Daca aceste tendinţe vor continua- şi mai mult ca sigur că aşa va fi- se va produce în viitor un
“hiatus” între cantitatea descoperirilor ştiinţifice şi dificultatea aplicării lor în practică. Cu alte cuvinte
cunoaştem din ce în ce mai mult dar aplicam prea puţin, aşa încât o bună parte din omenire nu va
avea acces la acest progres.
În final trebuie amintit un citat din antichitate al marelui Herodot: “una din mizeriile cele mai
mari ale omului este de a cunoaşte prea mult şi de a putea controla din ce în ce mai puţin.”
Bibliografie
1. POLICEK A.,GLIGOR T.,GOIAN V. şi colab.: Aparatura medicala electronica, a XIII-a sesiune ştiinţifică
a Academiei de Ştiinte Medicale, Bucureşti, 11-12 oct. 1984.
2. DIATCU E., NAGY S., MATER A., (ICPE): Sistem informatic de spital, comunicare, ibidem.
3. ARSENIE C., MAGUREANU E.: Aparatura şi tehnici medicale moderne în sprijinul sănătăţii publice,
ibidem.
4. BENJAMIN W.: Healing by fundamentals, New Engl. J. Med., 1984,311,595.
5. DOBELSTEIN H.: Grosse Investitinen in die Ggrundlagengforschung, Munch. Med., Wschr., 1984, nr.
37 pag. 18.
6. STECHER E.P.: Magnetiche Kernerezonanz, Dtsch.med. Wschr. 1983, 108,14,551
7. RINCK P.A.: Risiken und Gefahren der NMR Tomographie, Dtsch. Med. Wschr., 1983, 18,25,992.
8. VOICULESCU, MARIN: Progresul tehnologic în practica medicală, Viaţa medicală, 1985, nr. 2, pag.
49,50,51
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
57
Hepatita cronică virală B. Definiţie, diagnostic, criterii
de selecţie şi includere în tratament
Dr. Brândeu Ioan, medic primar gastroenterolog,
Spitalul Judeţean Satu Mare
Definiţie:
• Hepatita cronica B este o afecţiune hepatică determinată de virusul hepatitic B ( HBV),
caracterizată prin persistenţa Ag HBs mai mult de 6 luni, prezenţa ADN VHB mai mare de 105 copii/
ml, creşterea nivelul seric al ALT /AST, persistentă sau intermitentă şi existenţa de
modificări
morfologice hepatice cu scor necroinflamator ≥ 4
Diagnostic:
Semnificaţia markerilor serologici ai infecţiei virale B
Markeri
Semnificaţia
Ag HBs
Infecţie virală B acută sau cronică
Ag HBe
Replicare virală înaltă şi marker de infectivitate
Anti HBe
Nivel scăzut de replicare şi infectivitate
Ig M anti HBc
Infecţie recentă cu VHB
Ig G anti HBc
Vindecare sau infecţie cronică cu VHB
Anti HBs
Imunitate faţă de infecţia cu VHB
Ig G anti HBc+anti HBs
Infecţie în antecedente cu VHB
Ig G anti HBc+ Ag HBs
Infecţie cronică cu VHB
Forme clinice:
Hepatită cronică B Ag HBe pozitivă
Hepatită cronică B Ag HBe negativă
Hepatita cronică virală B ocultă
Purtători inactivi Ag HBs
Coinfecţiile (VHB+VHD, VHB+VHC, VHB+VHC+VHD, VHB + HIV )
Ciroza hepatică B
Carcinomul hepatocelular
Markerii serologici în infecţia cronică virală B, în funcţie de faza evolutivă
IgM anti
IgG anti
Anti
Anti
ADN
Ag HBs
Ag HBe
semnificaţie
HBc
HBc
HBs
HBe
VHB
+
+
-
+
-
-
+
Fază replicativă hepatită cronică Ag HBe pozitivă
+
-
-
+
-
+
+
Hepatită cronică Ag HBe negativă; mutante pre-c
+
-
-
+
-
+
-
Stare de purtător cronic inactiv (fază replicativă joasă)
+
+/-
+/-
+
-
+/-
+/-
Fază de exacerbare a hepatitei cronice B
-
-
-
+
-
-
+/-
Semnificaţie variabilă
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
58
Criteriile de selecţie a bolnavilor cu hepatită cronică VHB în România (CNAS)
Hepatită cronică VHB cu Ag HBe pozitivă
Criterii de includere în tratament:
• biochimic: ALT > 2X N > 6 luni
• virusologie: - Ag HBs pozitiv > 6 luni
- Ag HBe pozitiv şi anti-HBe negativ
- ADN-VHB > 100.000 copii/ml
- IgG anti-VHD negativ
• morfologic - hepatita cronică: ANI > 4 (Knodell)
• vârsta < 65 de ani.
Hepatită cronică VHB cu Ag HBe negativă
Criteriile de includere în tratament:
Aceleaşi ca şi la forma Ag HBe pozitivă
— Ag HBe negativ şi anti - HBe pozitiv
Infecţia cronică VHB — alte situaţii
Ciroza VHB clasele Child A, B, C, cu ADN-VHB > 103 copii/ml, indiferent de statusul HBe:
Se vor verifica periodic, la interval de 6 luni ALT, în funcţie de răspunsul biochimic şi virusologie
tratamentul se va opri sau se va putea continua. Creşterea transaminazelor pe parcursul tratamentului
impune efectuarea viremiei, iar creşterea viremiei sub tratament se consideră rezistenţă şi lipsă de
răspuns terapeutic. Rezistenţa şi lipsa de răspuns impun reevaluarea pacientului şi luarea unei noi
decizii terapeutice.
Hepatita recurentă în ficatul transplantat:
• profilaxie: Lamivudina + globulina umană;
• terapie: Lamivudina > 12 luni — cât timp există beneficiu.
Hepatita cronică B asociată cu:
Glomerulonefrita
PNA
Vasculita de hipersensibilitate (crioglobulinemică) +/— glomerulonefrita
Imunodepresie (terapie imunosupresiva, antineoplazice) cu Ag HBs pozitiv —Lamivudina
(odată cu terapia imunosupresiva şi 3—6 luni după sistarea acesteia)
Hemodializa: pacienţii pot primi tratament cu IFN, Lamivudina în doze adaptate funcţiei
renale.
Hepatita cronică VHB+VHC:
Criterii de includere în tratament:
• biochimic: ALT > 2X N > 6 luni;
• virusologie: — Ag HBs pozitiv > 6 luni;
— anti- HBe pozitiv sau Ag HBe pozitiv
— Ac anti HCV pozitiv
— ADN-VHB pozitiv sau negativ
— ARN VHC pozitiv sau negativ
Hepatita cronică cu VHB+VHD
Criterii de includere în tratament:
• biochimic: ALT > 2X N > 6 luni
• virusologie: — Ag HBs pozitiv > 6 luni
— anti- HBe pozitiv sau Ag HBe pozitiv
— IgG anti-VHD pozitiv
— ADN-VHB pozitiv sau negativ
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
59
• morfologic — hepatita cronică: ANI > 4 (Knodell)
• vârsta < 65 de ani.
Se vor efectua ADN-VHB, ARN-VHD (opţional). Pacienţii vor fi trataţi în funcţie de virusul
replicativ.
Bibliografie
1. Criterii de eligibilitate pentru includere în tratamentul antiviral la pacienţii cu hepatită cronică virală B, C, D.
Emitent: Ministerul Sănătăţii Publice, Casa Naţională de Asigurări de Sănătate, publicat în Monitorul
Oficial nr. 550 din 26 iunie 2006
2. Lok ASF, Heathcote EJ, Hoofnagle JH: Management of hepatitis B: 2000. Summary of a
workshop, Gastroenterology 2001; 120: 1828-1853
3. Esteban R.: Management of chronic hepatitis B: an overview, Seminaris in Liver Disease 2002; 22
(suppl 1): 1-6
4. Marcellin P, Asselah T, Boyer N.: Treatment of chronic hepatitis B, J. Viral Hepatitis 2005;
12: 333-345
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
60
Neurofibromatoza sau boala lui Recklinghausen
dr. Bumbuluţ Călin, medic primar de medicina familiei
CMI, Satu Mare
dr. Bot Ioan, medic principal pediatrie
Neurofibromatoza este una dintre cele mai comune boli genetice, fiind o maladie neuroectodermală
cu transmitere autozomal dominantă, cu penetranţă de 100% până la vârsta de 5 ani. Pot apărea şi
cazuri sporadice cauzate de unele mutaţii genetice în până la 50% dintre cazuri. Rata mutaţiilor
genetice spontane pentru gena NF1 este de 1 la 10.000 de persoane, fiind una din cele mai mari
pentru genomul uman. Nu s-au identificat până acum cauzele mutaţiilor spontane.
Institutul Naţional American de Consens pentru Neurofibromatoză o clasifică în: NF 1 -
neurofibromatoză periferică sau boala von Recklinghausen şi NF 2 - neurofibromatoză centrală sau
sindromul de neurinom acustic bilateral.
În 1882, F. D. von Recklinghausen a descris pentru prima dată caracteristicile acestei boli, denu
mind-o neurofibromatozã, deşi date despre această afecţiune au fost citate încă din sec. al XVIII-lea.
Clinic se caracterizează prin tumori multiple ale sistemului nervos central şi periferic, pete
F. D. von Recklinghausen
pigmentate cutanate (pete ”cafea cu lapte”) şi malformaţii ale sistemului vascular şi ale viscerelor.
Tumorile benigne diseminate se pot dezvolta în orice organ, dar mai ales la nivelul pielii, ţesutului
nervos, ochiului şi ţesutului osos. Numărul şi dimensiunile tumorilor cresc în timp. Semnele bolii se
asociază în mod variat: unele cazuri nu au decât câteva pete ”cafea cu lapte”, în timp ce altele prezintă
tumori voluminoase şi multiple. Complicaţiile: surditate, convulsii, întârziere mintală, hipertensiune
arterială, etc., depind de localizarea malformaţiilor şi tumorilor.
Există o concepţie eronată conform căreia neurofibromatoza şi sindromul Proteus, afecţiune
cunoscută şi sub numele de „boala omului elefant”, sunt considerate a fi aceeaşi boală. Deşi amândouă
sunt boli genetice, diagnosticul şi manifestările sunt separate. Sindromul Proteus afectează organismul
prin creşteri anormale, asimetrice precum şi diverse anomalii implicând pielea, faţa, ochii, urechile,
plămânii, muşchii şi nervii. Nu există nici o dovadă că sindromul Proteus poate fi transmis genetic. În
1986, dr. Michael Cohen de la Universitatea Halifax, Noua Scoţie, Canada, a identificat sindromul
Proteus ca o afecţiune distinctă, dar similară neurofibromatozei. Cercetătorii de la Spitalul General
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
61
din Massachusetts şi Centrul Naţional pentru Cercetarea Genomului Uman continuă studiile în acest
domeniu.
Tratamentul neurofibromatozei este cel al simptomelor şi constă în îndepărtarea chirurgicală a
tumorilor cutanate; tratamentul chirurgical al malformaţiilor osoase şi al neurinoamelor este mult
mai complicat.
Se recomandă persoanelor care au antecedente familiale sau care au boala lui Recklinghausen să
apeleze la sfatul genetic pentru a se stabili dacă sunt sau nu susceptibile să transmită boala
descendenţilor.
Prezentăm în continuare imaginile a două surori cu neurofibromatoză periferică, din cazuistica
proprie, pe coperta 2. (colecţia personală dr. Bot, înregistrare date personale ANSPDCP nr.5428)
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
62
Diabetul renal glucozuric la copil. Observaţii clinice
pe marginea a 2 cazuri
Dr Bauer Adalbert, medic primar pediatru, doctor în medicină,
SCM Caritas Medica
Între tubulodisplazii, insuficienţe tubulare disociate aparent primitive, cea mai simplă afecţiune
o constituie diabetul renal glicozuric. El se caracterizează printr-o glicozurie în prezenţa unei glicemii
normale în afara intervenţiei unor factori etiologici, toxici, infecţioşi, nervoşi sau endocrini.
În practica clinică se disting două tipuri de diabet renal glicozuric: Tipul A sau diabetul renal
adevărat şi Tipul B sau pseudodiabetul renal. În primul caz există o reducere atât a capacităţii maximale
de resorbţie tubulară cât şi a pragului de eliminare a glucozei, boala având un caracter familial şi
congenital cu transmitere genetică dominantă. În al 2-lea caz (pseudodiabetul renal) capacitatea
maximă de reabsorbţie tubulară este normală, în schimb este coborât pragul de eliminare a glucozei.
Această formă nu este congenitală, se întâlneşte mai degrabă în evoluţia de lungă durată a unui proces
de hipertensiune arterială, sau după infarctele miocardice.
Prezentăm pe scurt două cauri de diabet renal glicozuric, la doi fraţi din observaţia noastră.
Cazul 1, copilul F.I. din Satu-Mare se prezintă la serviciul nostru pentru precizarea etiologiei
unei glicozurii depistate accidental la un examen de laborator de rutină. În antecedente personale
patologice se semnalează prezenţa rujeolei, scarlatinei, hepatitei virale, a amigdalitelor repetate şi a
unei complex primar T.B.C la vârsta de 4 ani. De la vârsta de de 3 ani copilul prezintă crize de
picnolepsie de scurtă durată.
La examenul clinic obiectiv se obţin relaţii normale la toate organele şi aparatele. Din punct de
vedere clinic copilul este asimptomatic.
Monitorizarea glicozuriei în tot cursul observaţiei evidenţiează o glucozurie permanentă, cu
valori care oscilează între 6,5 gr %-8,8 gr %. Acetona din urină este negativă în tot cursul evoluţiei.
Valoarea glicemiei “a jeun” este între 84-96 mg %. Glicemia provocată arată o curbă normală. Pragul
de eliminare a glucozei (TG): 104 mg %. Proba de diluţie şi concentrare evidenţiază supleţea rinichiului
şi o densitate urinară între 1002-1030 cu eşantioane variabile; ureea sanguină 0,32 gr %, TA-110/70
mmHg. Hemograma, tabloul sanguin: valori normale, VSH-2/4.
F.O. nu relevă modificări patologice. Radiografia de şa turcească: fără modificări structurale, fapt
care ne permite excluderea originii neurologice a glicozuriei; capacitatea maximă de reabsorbţie
tubulară din motive technice nu s-a putut efectua. Copilul a fost urmărit “a la long”, în decursul
anilor prezentând în continuare o glicozurie constantă fără instalarea altor simptome sau semne
clinice patologice.
Cazul 2, elevul F.I. de 15 ani, fratele primului copil cu o glicozurie cu caractere clinico-biologice
asemănătoare, în urma unui examen de urină efectuat la lotul minim genetic, cu scopul depistării şi al
altor cazuri de diabet renal în familie. Părinţii copiilor sunt fără glicozurie. Menţionăm faptul că
familia a sesizat încă 2 cazuri de glicozurie cu caractere clinico biologice susamintite la o mătuşă şi un
verişor al copiilor.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
63
Diagnosticul pozitiv: în ambele cazuri se bazează pe glicozuria persistentă, constantă, fără alte
semne biologice sau clinice de diabet zaharat compensat sau decompensat. Forma clinică pare să fie de
Tip A, chiar şi in lipsa determinării capacităţii maxime de reabsorbţie a glucozei, întrucât acestă formă
este congenitală, ereditară cu transmitere dominantă, fapt care se constată şi în familia prezentată de
noi, unde ambii copii şi două persoane din lotul minim genetic sunt afectaţi de această boală. Pe de
altă parte pseudodiabetul renal de Tip B, după afirmaţia lui Robert Debre nu se întâlneşte la copii,
fiind apanajului vârstei de adult, cu hipertensiune arterială cu evoluţie de lungă durată.
Diagnosticul diferenţial: trebuiesc eliminate alte meliturii: galactozuria, prin studii cromatografice,
diabetul fosfoglucidic, prin evidenţierea hiperfosfatemiei şi examenul radiologic, glucozuria amino-
acidurică familială, prin cromatografie, sindromul T.D.F. şi glicozuria din boala Wilson. Considerăm
totuşi că înainte de toate prima noastră obligaţie este excluderea formelor incipiente de diabet zaharat
prin orice mijloace clinice şi paraclinice, precum şi observarea copilului în timp.
Discuţii.
Boala este puţin frecventă, fiind prezentă în 1-2 % din totalul glicozuriilor. Ea apare din copilărie,
fiind descrise cazuri decelate din perioada de sugar. Se pot asocia pe lângă glicozurie şi alte malformaţii
congenitale sau alte manifestări de insuficienţă tubulară proximală în 66 %, ca: hiperaminoaciduria,
hiperfosfaturia, etc. Problema cea mai controversată este apartenenţa sau neapartenenţa afecţiunii la
diabetul zaharat, fapt susţinut de vechi autori, negat de autorii moderni şi repus din nou în discuţie.
R.Denyl şi colaboratorii susţin că ar exista două categorii de diabete renale, unul care evoluează ulterior
înspre diabet zaharat şi în care se întâlnesc excepţional alte manifestări de insuficienţă tubulară şi o
altă categorie care nu evoluează spre diabetul zaharat şi în care asocierea altor semne de insuficienţă
tubulară este foarte frecventă. Totuşi se pare că prima categoria nu poate să reprezinte o boală aparte
ci un sindrom de de debut al diabetului zaharat. Robert Debre afirmă că diagnosticul diferenţial între
diabetul renal şi diabetul zaharat este foarte dificil şi aminteşte despre un caz în care a ezitat multă
vreme asupra diagnosticului. Cercetând literatura pediatrică recentă nu sunt semnalate forme de
trecere în diabetul zaharat autentic.
Anatomopatologic: prin examinări histopatologice obţinute prin puncţii biopsii renale se pune
în evidenţă o dilatare a tuburilor contorţi, care apar acoperiţi cu un epiteliu turtit. Leziunile sunt
localizate mai ales în corticala renală. Nu există alte alterări de tip inflamator sau degenerativ. Se
consideră că este vorba de o malformaţie congenitală de tip displazic şi o hipoplazie stabilă în cursul
organogenezei.
Patogenia: există două teorii patogenetice, una anatomică, alta enzimatică. Cea anatomică
afirmă existenţa unei nefrodisplazii tubulare, cu existenţa unori tubi mult mai scurţi, responsabili de
scăderea capacităţii de resorbţie a glucozei.
Teoriile enzimatice consideră că glicozuria din diabetul renal este consecinţa unei tulburări a
mecanismului de transport tubular al glucozei, datorită nu atât scăderii fosfatazelor alcaline ci a
glucozo-6-fosfatazei. În contrast Stawers şi Dendt au pus în evidenţă scăderea fosfatazelor în celule
tubulare. În momentul de faţă este cert că prin coloraţie Gömöry sunt puse în evidenţă “ad integrum”
fosfatazele alcaline în celulele tubulare.
Simptomatologia în general este foarte săracă, constând doar în prezenţa unei glicozurii cu
glicemie normală sau uşor scăzută. Glicozuria este în general moderată între 8-30 gr %, în cazuri
extreme până la 200 mg % pe 24 de ore. Glicozuria este permanentă, constantă atât “a jeun” cât şi
postprandial. Lipsesc semnele clinice şi paraclinice ale diabetului zaharat, iar proba de glicemie
provocată nu arată o săgeată mai mare de 160. Foarte rar glicozuria poate antrena poliuria, polidipsia,
mai deseori există semnele hipoglicemiei (stări pshiastenice, adinamie,apatie, etc.)
Tratament: afecţiunea nu necesită tratament.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
64
Concluzii
1. Glicozuria în patologia înfantilă poate ridica probleme dificile practicanului pediatru prin
existenţa mai multor factori etiologici al acesteia.
2. Diabetul renal glucozuric este una din cauzele întâlnite în practică care poate întreţine o
glucozurie constantă pe toată viaţa.
3. Afecţiunea are caracter autosomal dominant, cu incidenţă familială, prin mecanism
fiziopatologic de displazie tubulară proximală.
4. Ea este considerată şi în momentul de faţă ca o afecţiune benignă, care nu are nici-o legătură
cu diabetul zaharat adevărat.
5. Evoluţia clinică este asimptomatică şi nu influenţează dezvoltarea psihosomatică a copilului.
Bibliografie
1. Gh.GOLDIS: Curs de pediatrie, Fundeni, Bucureşti
2. ELSAS.L.L-and ROSENBERG: Familial renal glucozuria, J. CLIN.INVEST., nr. 48, pagina 1845
3. HILLMAN.R.E.-PATTERSON: Renal and intestinal hexoze transport în familial glucoze -galactoze
malabsorbtion, J.CLIN.INVEST, nr. 46, pagina 576.
4. KRANE.S.M.: Renal glucozuria, NEW-YORK HILL BOOK, pagina1221
5. MARBLE.H: Renal glucozuria, AMER.J.MED., nr.183, pagina 811
6. MONASTERI.G.: Renal diabetes as a congenital tubular displasia, AMER.J.MED., nr. 37, pagina 44.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
65
Anomaliile membrelor
dr. Bumbuluţ Călin, medic primar medicina familiei, instructor formator în medicina
familiei
CMI, Satu Mare
Problema anomaliilor membrelor, evidentă pentru toată lumea, a atras atenţia lumii medicale
asupra perioadei peri şi neonatale. Multe nu necesită tratament imediat, însă recomandarile pentru
părinţi sunt importante.
Au fost propuse mai multe clasificari pentru malformaţiile congenitale ale membrelor [1].
Clasificarea propusă de Swanson (1976):
I. Stagnarea formării părţilor (oprirea dezvoltării)
II. Insuccesul diferenţierii (separării părţilor)
III. Duplicarea
IV. Creşterea exagerată (gigantism)
V. Creştere insuficientă (hipoplazie)
VI. Sindromul congenital al construcţiei bandei
VII. Anomalii scheletice generale
Stagnarea formării părţilor a fost divizată în:
- deficienţe terminale: părţi anormale distale pentru amputare, probabil o stopare completă a
formării falangelor membrelor, cea mai comună fiind deficienţa transversală la nivelul antebraţului
proximal (amputare scurtă sub cot).
- deficienţe longitudinale: stopare sau formare deficientă, completă sau parţiala a unui os
individual. De exemplu la antebraţ deficienţa poate fi radială, centrală sau ulnară. O deficienţă de
ordin radial poate fi o deficienţă a muşchiului tenar, un deget mare scurt şi plutitor, sau poate fi lipsi
întregul radius; o pierdere centrală denotă o mână tipică- gheara de homar; o deficienţă a osului ulnar
denotă o mână ulnar deformată.
Insuccesul diferenţierii include sinostoza radioulnară, sindactilia degetelor şi sinostoza cotului.
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
66
Problema comună tuturor sistemelor de clasificare este că radiografiile efectuate la copilul foarte
mic sau la făt nu vizualizează segmentele care nu sunt încă osificate. Astfel diagnosticul copilulului
mic trebuie revizut la o vârstă mai mare.
Unul din 600 de nou născuţi va avea o anomalie congenitală a mâinilor sau antebraţului, cu
aceeaşi frecvenţă la sexul masculin şi feminin. Deficienţele congenitale ale membrelor superioare apar
de două ori mai des decât la membrele inferioare şi cu implicare bilaterală în aproximativ 30%.
Prezint imaginea unei fetiţe de 11 ani, fără antecedente personale patologice sau eredocolaterale
semnificative, cu hipoplazie deget IV picior bilateral, mai accentuată pe dreapta şi haluce valg bilateral,
cu păstrarea elementelor structurale şi anatomice, corespunzând tipului V de malformaţie congenitală
a membrelor.
Bibliografie
1. OSTROFET, M: Anomaliile extremităţilor, Internet
CONEXIUNI MEDICALE
NUMĂRUL 1-2
MARTIE 2008
67